I. Đại cương
1.1 Khái niệm
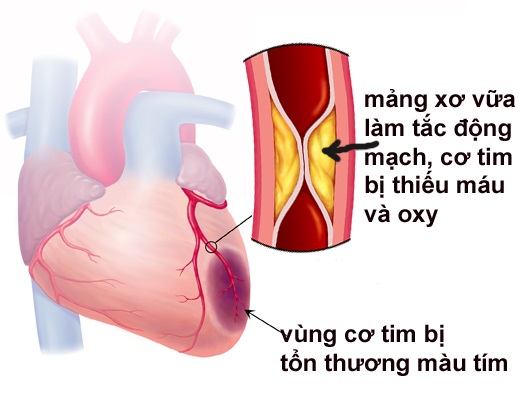
Nhồi máu cơ tim (NMCT) là một tình trạng cấp cứu y tế nguy hiểm, xảy ra khi một phần của cơ tim bị tổn thương hoặc hoại tử do thiếu oxy lâu dài, chủ yếu do sự tắc nghẽn của các mạch máu cung cấp máu cho tim. Điều này dẫn đến việc ngừng cung cấp oxy và dưỡng chất cho cơ tim, làm cho cơ tim không thể hoạt động bình thường, gây ra cơn đau ngực dữ dội và có thể dẫn đến suy tim hoặc tử vong nếu không được điều trị kịp thời.
1.2 Nguyên nhân
Xơ vữa động mạch: Là tình trạng động mạch bị tích tụ mỡ, cholesterol, các tế bào viêm và các chất khác trong lòng động mạch, hình thành các mảng xơ vữa. Các mảng xơ vữa này có thể bị vỡ, tạo điều kiện cho các cục máu đông hình thành, từ đó tắc nghẽn hoàn toàn hoặc một phần mạch máu tim.
Cục máu đông: Khi mảng xơ vữa bị vỡ, các thành phần trong mảng có thể làm kích thích quá trình đông máu, hình thành cục máu đông, tắc nghẽn động mạch và ngừng cung cấp máu cho vùng cơ tim.
Các yếu tố nguy cơ: Các yếu tố như tăng huyết áp, tiểu đường, hút thuốc lá, rối loạn mỡ máu, lối sống ít vận động, stress, di truyền đều là các yếu tố nguy cơ dẫn đến NMCT.
II. Chẩn đoán nhồi máu cơ tim
Nhồi máu cơ tim STEMI (ST Elevation Myocardial Infarction): Đây là dạng nhồi máu cơ tim cấp tính nặng, đặc trưng bởi sự chênh lên rõ rệt của đoạn ST trên điện tâm đồ (ECG). Đây là tình trạng cấp cứu, yêu cầu can thiệp mạch vành ngay lập tức (PCI hoặc phẫu thuật bắc cầu mạch vành CABG) trong vòng 90 phút để tái lập tuần hoàn cho cơ tim.
Nhồi máu cơ tim NSTEMI (Non-ST Elevation Myocardial Infarction): Đây là dạng NMCT nhẹ hơn, không có sự chênh lên của đoạn ST trên ECG nhưng vẫn có sự tổn thương cơ tim. Bệnh nhân cần được điều trị nội khoa và có thể cần can thiệp mạch vành sau đó.
III. Triệu chứng
– Đau ngực dữ dội: Là triệu chứng phổ biến nhất, thường cảm giác đau nặng, ép, hoặc như bị bóp nghẹt ở ngực. Cơn đau có thể lan ra vai, cánh tay, hàm, lưng hoặc bụng.
– Khó thở: Xuất hiện do sự giảm chức năng bơm máu của tim và suy giảm oxy trong cơ thể.
– Vã mồ hôi lạnh: Một triệu chứng đi kèm trong cơn đau ngực.
– Mệt mỏi, buồn nôn và nôn: Những triệu chứng này có thể xảy ra, đặc biệt là ở phụ nữ.
– Chóng mặt hoặc ngất xỉu: Có thể xuất hiện do suy giảm tuần hoàn hoặc loạn nhịp tim.
V. Tiếp đón, phân loại và xử trí bệnh nhân
4.1 Tiếp đón (Ngay khi bệnh nhân đến khoa cấp cứu)
Bước 1. Thu thập thông tin cơ bản.
Xác nhận họ tên, tuổi, giới tính, địa chỉ, và số điện thoại liên lạc của bệnh nhân.
Thu thập tiền sử bệnh lý (tăng huyết áp, tiểu đường, bệnh lý tim mạch, thuốc đang sử dụng).
Ghi nhận triệu chứng hiện tại của bệnh nhân (đau ngực, khó thở, mệt mỏi, vã mồ hôi, nôn ói).
Tìm hiểu về yếu tố nguy cơ (hút thuốc, béo phì, di truyền, tuổi tác).
Bước 2. khám sàng lọc
Đo các chỉ số sinh tồn: huyết áp, nhịp tim, tần số thở, nhiệt độ cơ thể và SpO2.
Đánh giá triệu chứng và mức độ đau ngực, theo thang điểm HEART (H: tiền sử, E: ECG, A: tuổi, R: nguy cơ, T: Troponin) bệnh nhân đau ngực vào phòng cấp cứu thành 3 nhóm: thấp (HEART 0-3 điểm), trung bình ( 4-6 điểm) và cao ( 7-10 điểm)
Đánh giá tình trạng khó thở, sốc tim (mạch nhanh yếu, huyết áp thấp, da lạnh ẩm).
Bước 3. Chuẩn bị các xét nghiệm ban đầu
Chuẩn bị cho bệnh nhân làm điện tâm đồ (ECG) và xét nghiệm máu (troponin, CK-MB, D-dimer, bạch cầu, chức năng thận).
4.2 Phân loại bệnh nhân (Ngay sau khi thu thập thông tin và khám lâm sàng)
Phân loại mức độ bệnh
STEMI (Nhồi máu cơ tim ST chênh lên): Cần can thiệp PCI trong vòng 90 phút.
NSTEMI hoặc Đau thắt ngực không ổn định (UA): Cần theo dõi và xử trí nội khoa, can thiệp sau khi ổn định.
Bệnh nhân ổn định: Theo dõi, đánh giá và điều trị nội khoa.
4.3 Xử trí bệnh nhân nhồi máu cơ tim (Ngay sau khi phân loại bệnh nhân)
Bước 1: Cho bệnh nhân nằm bất động trên cáng, đầu cao 30*
Cung cấp oxy qua mặt nạ hoặc gọng kính nếu SpO2 < 90% hoặc bệnh nhân có dấu hiệu thiếu oxy.
Mắc Mornitor theo dõi liên tục
Bước 2: Thực hiện y lệnh
Lập đường truyền kim luồn cố định chắc chắn, dịch Natri 0.9%
Dùng thuốc thuốc theo y lệnh, nếu người bệnh không uống được có thể đặt sonde dạ dày bơm cho bệnh nhân
Bước 3: Theo dõi sinh hiệu và tình trạng bệnh nhân
Liên tục theo dõi huyết áp, nhịp tim, SpO2, nhiệt độ cơ thể và tần số thở 15p/L
ECG liên tục để theo dõi dấu hiệu loạn nhịp hoặc biến chứng tim mạch.
Chuẩn bị máy shock điện bên cạnh sẵn sàng cho các trường hợp rung thất, nhanh thất vô mạch
Bước 4: Ổn định tâm lý cho người bệnh và gia định
Đảm bảo giảm lo âu và căng thẳng cho bệnh nhân bằng cách giải thích tình trạng bệnh lý và các bước điều trị tiếp theo.
Chuẩn bị cho can thiệp mạch vành
Thông báo cho kíp can thiệp, tình trạng bệnh, các thuốc đang dùng, chuẩn bị đầy đủ hồ sơ bệnh án, dụng cụ hỗ trợ và chuyển bệnh nhân đi can thiệp.
4.4 Theo dõi và chăm sóc bệnh nhân (Liên tục trong 24-48 giờ đầu sau nhập viện)
Bước1: Theo dõi sinh hiệu và tình trạng bệnh nhân:
Theo dõi chặt chẽ các chỉ số sinh tồn và tình trạng bệnh nhân trong 24-48 giờ đầu.
Đảm bảo bệnh nhân không gặp phải các biến chứng như loạn nhịp, suy tim, sốc tim.
Bước 2: Đánh giá phản ứng của bệnh nhân với thuốc:
Theo dõi các dấu hiệu tác dụng phụ từ thuốc (chảy máu, dị ứng, giảm huyết áp quá mức).
4.5 Tư vấn và giáo dục cho bệnh nhân(Thời gian thực hiện: Sau khi bệnh nhân ổn định)
Bước1: Giáo dục bệnh nhân về lối sống lành mạnh:
Tư vấn bệnh nhân về chế độ ăn uống hợp lý, giảm mỡ động vật, giảm muối, tăng cường rau quả.
Khuyến khích bệnh nhân bỏ thuốc lá, giảm bia rượu và tăng cường vận động.
Bước 2: Giới thiệu thuốc và phác đồ điều trị lâu dài:
Hướng dẫn bệnh nhân về các thuốc cần sử dụng trong thời gian dài để ngăn ngừa tái phát (thuốc chống đông, hạ mỡ máu, thuốc huyết áp).
Bước 3: Tư vấn tái khám định kỳ:
Khuyến khích bệnh nhân tham gia tái khám định kỳ để kiểm tra tình trạng sức khỏe, thay đổi thuốc nếu cần thiết.
Bệnh viện Hữu nghị đa khoa Nghệ An chia sẻ kinh nghiệm quản lý y tế với Bệnh viện Đa khoa tỉnh Thanh Hóa
Bệnh viện Hữu nghị đa khoa Nghệ An hưởng ứng ngày công tác xã hội Việt Nam : Trao yêu thương – Nhận lại nụ cười
Bệnh viện Hữu nghị đa khoa Nghệ An tạo dấu ấn tại lễ kỷ niệm 80 năm ngành Y tế Nghệ An (23/03/1946 – 23/03/2026)
Bệnh viện Hữu nghị đa khoa Nghệ An tổ chức hội nghị đại biểu viên chức, người lao động năm 2026

Copyright © 2026 BỆNH VIỆN HỮU NGHỊ ĐA KHOA NGHỆ AN