1. Tổng quan về ung thư đầu cổ và hạch di căn
Ung thư đầu cổ theo Hiệp hội phòng chống ung thư quốc tế bao gồm ung thư môi và khoang miệng, họng, thanh quản, mũi và các xoang cạnh mũi, tuyến giáp, tuyến nước bọt lớn và u ác tính của đường hô hấp và tiêu hóa trên
Tỉ lệ ung thư đầu cổ ngày càng gia tăng. Số liệu Globocan công bố năm 2018 cho thấy trường hợp mới mắc ung thư đầu cổ chiếm tỉ lệ khoảng 8% tổng số ung thư trên toàn thế giới và tử vong tương ứng tỉ lệ 5 % các trường hợp tử vong do ung thư
Di căn hạch cổ thường gặp ở bệnh nhân ung thư đầu và cổ. Việc đánh giá di căn hạch cổ có ý nghĩa lớn trong việc chẩn đoán giai đoạn bệnh, tiên lượng khả năng điều trị, nguy cơ tái phát cũng như tác động lên việc quyết định liệu trình điều trị cho người bệnh và theo dõi hiệu quả điều trị. Ngoài ra, theo dõi liên tục kích thước hạch và tình trạng cấp máu cho hạch có giá trị trong việc đánh giá đáp ứng điều trị
2. Các phương pháp phát hiện hạch cổ di căn
Để lập kế hoạch điều trị cho bất kỳ khối ung thư đầu cổ nào đều cần phải xác định trạng thái của hệ thống hạch cổ và phân độ hạch theo bảng phân độ hiện hành của Hiệp hội phòng chống ung thư quốc tế (UICC).
Việc phát hiện hạch di căn phụ thuộc nhiều vào các phương tiện chẩn đoán, bao gồm đánh giá bằng sờ nắn hạch cổ trên lâm sàng, siêu âm, chụp cắt lớp vi tính, chụp cộng hưởng từ, chọc hút tế bào bằng kim nhỏ… Mỗi phương pháp có độ nhạy nhất định, tuy nhiên vẫn có một tỷ lệ đáng chú ý các trường hợp bị bỏ sót và được phát hiện trong phẫu thuật nạo vét hạch cổ.
2.1. Khám lâm sàng phát hiện hạch cổ
Khám lâm sàng có thể phát hiện vị trí, mật độ, kích thước của hạch cổ phụ thuộc vào kiểu cổ của bệnh nhân (béo, da dày khó khám hơn…) cũng như kinh nghiệm lâm sàng của người khám.
2.2. Siêu âm đánh giá hạch di căn vùng cổ
Thông thường, trên siêu âm có thể thấy được các hạch nhỏ ở vùng cổ. Mỗi hạch có hình bầu dục, trên siêu âm có hình thái giống nhu mô quả thận thu nhỏ, với vùng vỏ hạch giảm âm tương tự vỏ thận, xoang hạch tăng âm tương tự xoang thận. Trên siêu âm Doppler màu có thể thấy các cấu trúc mạch máu đi vào rốn hạch. Kích thước ngang của hạch bình thường không quá 8mm, tỷ lệ giữa kích thước dọc và kích thước ngang của hạch thường lớn hơn 2
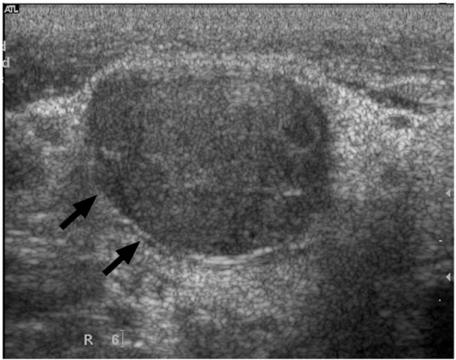
Hình ảnh siêu âm cho thấy một hạch bạch huyết di căn to ra, giảm âm, xác định rõ và không có nốt dội âm (mũi tên)
2.3. Chẩn đoán hình ảnh hạch vùng cổ di căn
Chẩn đoán hình ảnh được sử dụng bao gồm CT, MRI, PET. Các kỹ thuật khác để đánh giá các hạch cổ 18F-FDG PET, MRI có trọng số khuếch tán (DWI), hình ảnh tưới máu với MRI tăng cường độ tương phản động (DCE-MRI), và CT tưới máu. FDG PET được thực hiện phổ biến nhất trong thực hành lâm sàng, có vai trò trong việc phát hiện các khối u nguyên phát chưa biết và để đánh giá bệnh tái phát
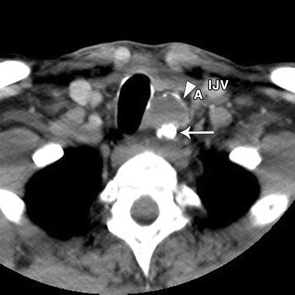
Hình ảnh chụp CLVT axial có cản quang cho thấy hạch nhóm VI bên trái với cả thành phần vôi hóa (mũi tên) và nang (đầu mũi tên). U nang có thành mỏng vôi hóa
3. Đặc điểm của hạch cổ di căn
Sự tái phát hạch cổ sau điều trị ung thư biểu mô tế bào vảy thường tiên lượng xấu. Tỉ lệ này xuất hiện ít nhất 5% ở bệnh nhân bị ung thư biểu mô tế bào vảy của đầu cổ ở tại chỗ hoặc lân cận. Ở những bệnh nhân bị ung thư biểu mô đầu và cổ, sự hiện diện của một hạch di căn một bên làm giảm 50% tỷ lệ sống sót sau 5 năm, trong khi sự hiện diện của các hạch di căn hai bên làm giảm tỷ lệ sống sót sau 5 năm xuống 25%.
Các hạch bạch huyết vùng cổ di căn từ ung thư biểu mô đầu và cổ thường có vị trí cụ thể so với vị trí của khối u nguyên phát. Do đó, đánh giá sự phân bố của các hạch di căn ở những bệnh nhân không rõ nguyên phát có thể cung cấp manh mối về vị trí của khối u nguyên phát.
Nguy cơ liên quan đến hạch bạch huyết do ung thư biểu mô tế bào vảy di căn thay đổi tùy theo vị trí xuất phát, kích thước và cấp độ mô học của khối u nguyên phát, với tỷ lệ trung bình là 15 – 20%. Đối với hầu hết các vị trí trong khoang miệng, khẩu cái mềm, thanh quản, mũi và các xoang cạnh mũi, nguy cơ tăng lên theo kích thước của khối u nguyên phát. Mối liên quan giữa kích thước khối u nguyên phát và tình trạng hạch không rõ ràng ở các loại khác. Đối với ung thư vùng hầu họng, nguy cơ di căn hạch cổ là hơn 50% và hạch tăng lên theo sự lan rộng của khối u. Ung thư thượng thanh môn, hạ thanh môn và ung thư vòm mũi họng có nguy cơ di căn hạch cao hơn với mức độ tương ứng là 50%, 75% và 85% và thậm chí với ung thư biểu mô nhỏ.
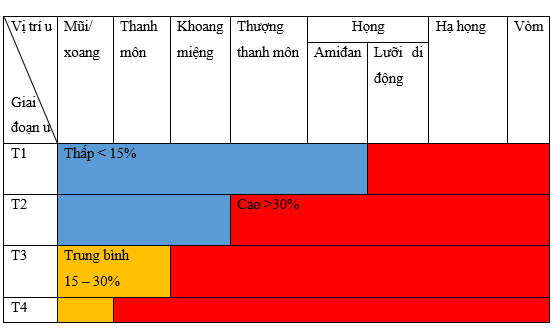
Bảng: Nguy cơ di căn hạch tương quan giữa vị trí u và giai đoạn u
Những yếu tố như kích thước lớn, số lượng nhiều, vị trí càng xa khối u nguyên phát, thời điểm xuất hiện sớm của hạch có ý nghĩa quan trọng trong việc đánh giá tiên lượng bệnh.
Nhóm hạch bị di căn càng thấp thì tiên lượng càng xấu, nhất là các nhóm IV và V. Hạch di căn ở thấp hơn màng giáp móng gợi lên một tiên lượng trầm trọng.
Những dấu hiệu của sự phát tán tế bào ung thư ra ngoài hạch (hạch vỡ bao, lớn hơn 6cm, hạch dính vào các cấu trúc chung quanh) cũng báo hiệu một tiên lượng xấu
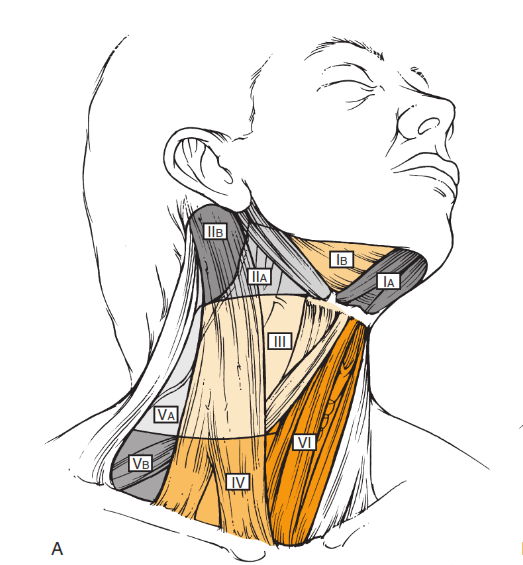
Hình ảnh phân nhóm hạch cổ
4. Các phương pháp điều trị hạch cổ di căn
Điều trị hạch cổ dựa theo đặc điểm của u nguyên phát và phân độ hạch cổ. Các phương pháp điều trị chủ yếu là phẫu thuật và xạ trị.
Phẫu thuật nạo vét hạch cổ có giá trị điều trị và dự phòng di căn, cũng như để chẩn đoán mô bệnh học nhằm mục đích tìm kiếm bằng chứng cần thiết cho việc chỉ định xạ trị phối hợp sau phẫu thuật. Điều này có giá trị tăng tỉ lệ sống sót cho người bệnh trong các ung thư đầu cổ ở giai đoạn muộn (III, IV).
Tần suất vi di căn từ 15 – 20% đều được cho rằng nên điều trị chọn lọc hạch cổ. Điều đó có nghĩa là hầu hết các vị trí và mức độ ung thư biểu mô tế bào vảy vùng đầu cổ ngoại trừ ung thư môi và ung thư dây thanh giai đoạn sớm đều đủ tiêu chuẩn điều trị hạch chọn lọc. Có nhiều bằng chứng cho thấy giá trị tương đương trong phẫu thuật và xạ trị chọn lọc. Do đó, việc lựa chọn phẫu thuật hay xạ trị phụ thuộc vào cách thức điều trị khối u nguyên phát. Nếu khối u nguyên phát được điều trị bằng phẫu thuật thì hạch cổ được phẫu thuật nạo vét chọn lọc; trong khi đó hạch cổ sẽ được xạ trị nếu khối u nguyên phát được điều trị bằng tia xạ.
4.1. Điều trị hạch cổ bằng xạ trị
Xạ trị chọn lọc được chỉ định khi nguy cơ vi di căn được đánh giá là lớn hơn 15-20% và u nguyên phát cũng được chỉ định xạ trị. Các vùng hạch nguy cơ được đưa vào kế hoạch xạ trị.
Phản ứng của hạch di căn đối với tia xạ là yếu tố tiên lượng quan trọng. Sự biến mất hoàn toàn của hạch cổ trong vòng 1 – 2 tháng sau xạ trị tương quan với tỷ lệ thành công cao. Đồng thời, phản ứng của hạch đối với xạ trị cũng hướng dẫn cho việc sử dụng liệu pháp điều trị bổ sung. Khi việc tăng liều xạ trị ở bệnh nhân không đáp ứng cũng không nhất định sẽ đưa lại kết quả tốt hơn, nên cân nhắc chuyển sang phẫu thuật cắt bỏ bệnh tích còn sót lại.
Thất bại trong xạ trị vùng cổ thường tương quan với việc tái phát ung thư nguyên phát. Trường hợp thất bại trong điều trị vùng cổ đơn thuần chỉ gặp ở khoảng 10% các trường hợp tái phát. Phẫu thuật cắt bỏ khối u nguyên phát lúc này nên được tiến hành cùng lúc với nạo vét hạch cổ, trừ khi có sự khác biệt lớn về thể tích khối u và di căn hạch (thường gặp ở ung thư vòm mũi họng, ung thư thượng thanh môn)
4.2. Điều trị hạch cổ bằng phẫu thuật nạo vét hạch cổ
Nạo vét hạch cổ nhằm loại bỏ một hoặc nhiều nhóm hạch vùng cổ có liên quan đến cơ quan bị ung thư nguyên phát. Phẫu thuật lấy đi bao gồm cả những hạch bị di căn, có nguy cơ bị di căn, đường di chuyển bạch huyết của chúng cùng với các mô và các cấu trúc có liên quan.
Phẫu thuật nạo vét hạch cho phép ngăn ngừa sự di căn hoặc lan rộng ra ngoài sau phẫu thuật, thường được chỉ định trước khi thực hiện liệu pháp xạ trị. Có rất nhiều loại phẫu thuật nạo vét hạch cổ và quyết định loại nào được thực hiện phụ thuộc vị trí, kích thước của khối u nguyên phát cũng như sự hiện diện của hạch cổ di căn.
Khoa Tai mũi họng, Bệnh viện Hữu nghị đa khoa Nghệ An là cơ sở tế có nhiều kinh nghiệm trong khám phát hiện sớm và phẫu thuật điều trị hạch cổ di căn và các bệnh lý ung thư đầu cổ
🏥BỆNH VIỆN HỮU NGHỊ ĐA KHOA NGHỆ AN
🏆Chất lượng hàng đầu – Phát triển chuyên sâu – Nâng tầm cao mới
🛣️Địa chỉ: Km5, Đại lộ Lê Nin, TP Vinh, Nghệ An
🌎Website: www.bvnghean.vn
🌍Facebook: bvhndknghean
☎️☎️TỔNG ĐÀI CSKH + ĐẶT LỊCH KHÁM: 1900.8082 – 0886.234.222, Thời gian đặt lịch khám từ Thứ 2 đến Thứ 6
Bệnh viện Hữu nghị đa khoa Nghệ An tiếp tục khẳng định vị thế quốc tế trong nghiên cứu khoa học và hội nhập
Công bố quyết định điều động, bổ nhiệm Giám đốc Bệnh viện Hữu nghị đa khoa Nghệ An
Bệnh viện Hữu nghị đa khoa Nghệ An tổ chức Hội nghị khoa học Phẫu thuật Gan, Mật, Tụy Việt Nam lần thứ 1 năm 2026
Bệnh viện Hữu nghị đa khoa Nghệ An thực hiện nghiên cứu đề tài khoa học cấp Quốc gia

Copyright © 2026 BỆNH VIỆN HỮU NGHỊ ĐA KHOA NGHỆ AN