1. Khái quát chung về bệnh lơ xê mi kinh dòng bạch cầu hạt
Lơ xê mi kinh dòng bạch cầu hạt (Chronic myeloid leukemia-CML) là một bệnh ác tính của hệ tạo máu thuộc nhóm tăng sinh tủy mạn ác tính, đặc trưng bởi sự tăng sinh các tế bào dòng bạch cầu hạt có biệt hóa trưởng thành, hậu quả là số lượng bạch cầu tăng cao ở máu ngoại vi với đủ các tuổi của dòng bạch cầu hạt.[1]
Lơ xê mi kinh dòng bạch cầu hạt được mô tả đầu tiên năm 1845 bởi Bennett và Virchow dựa trên những bệnh nhân lách to, thiếu máu và tăng bạch cầu cao trong máu. Năm 1960, Nowel và Hunggerfort phát hiện ra sự bất thường của NST nhóm G trên các bệnh nhân lơ xê mi kinh dòng bạch cầu hạt, đặt tên là NST Phialadelphia (tên thành phố nơi 2 ông tìm ra), viết tắt là NST Ph1.
Năm 1973, bằng phương pháp nhuộm băng NST Quinacrine và Giemsa, Rowley khám phá ra NST Ph1 là kết quả của chuyển đoạn nhánh dài NST số 9 và NST số 22. Năm 1985, người ta đã chứng minh được kết quả của sự chuyển đoạn tạo nên NST Ph1 làm hình thành tổ hợp gen bcr-abl, và sản phẩm mã hóa của gen này là protein P210 bcr-abl có hoạt tính tyrosinkynase cao.[2]
Tiến trình tự nhiên của lơ xê mi kinh dòng bạch cầu hạt bao gồm 3 giai đoạn:
Việc nhận biết và đánh giá giai đoạn của bệnh có ý nghĩa rất lớn trong tiên lượng và điều trị sớm. Tuy nhiên ranh giới về mặt hình thái cũng như lâm sàng đôi khi cũng không rõ ràng.
2. Dịch tễ
Chronic myeloid leukemia (CML) chiếm 15% các bệnh bạch cầu tại Mỹ, mỗi năm có 4600 ca mắc mới, tỷ lệ mắc bệnh ở nam cao hơn nữ (1,5/1), tần suất mắc bệnh là 2,0/100.000 ở nam và 1,1/100.000 ở nữ. Tỷ lệ tử vong là 1/100.000. Tại Việt Nam, đây cũng là bệnh rất thường gặp. Tuổi càng lớn tỷ lệ mắc bệnh càng cao, tần số cao nhất ở lứa tuổi 40-60. [2]
3. Biểu hiện lâm sàng của bệnh lơ xê mi kinh dòng bạch cầu hạt [3]
– Lách to, gặp ở 85-90 % người bệnh. Gan to gặp trên 50% người bệnh.
– Mệt mỏi, kém ăn, sút cân, ra mồ hôi đêm.
– Thiếu máu mức độ nhẹ hoặc vừa.
– Tắc mạch (tắc mach lách, tắc mạch chi, phù gai thi, giảm hoặc mất thị giác một bên, giảm hoặc mất thính giác).
– Biểu hiện của bệnh Gout do tăng acid uric máu gặp trên một số trường hợp người bệnh.
– Biểu hiện lâm sàng nặng lên ( thiếu máu, xuất huyết, nhiễm trùng)
– Lách to, không đáp ứng với điều trị
– Giai đoạn này thường biểu hiện lâm sàng đặc trưng của lơ xê mi cấp, bao gồm:
– Hội chứng thiếu máu với mức độ thiếu máu nặng hơn trước
– Hội chứng xuất huyết: xuất huyết đa hình thái, đa vị trí
– Hội chứng nhiễm trùng
– Hội chứng thâm nhiễm: gan to, lách to, hạch to
4. Cận lâm sàng
4.1 Giai đoạn mạn tính
– Máu ngoại vi:
(1) Thiếu máu bình sắc, kích thước hồng cầu bình thường
(2) Số lượng bạch cầu tăng cao (trung bình 80G/L);
(3) Gặp đủ các tuổi dòng bạch cầu hạt trong máu ngoại vi
(4) Tỷ lệ tế bào blast thường < 2%
(5) Tăng số lượng bạch cầu đoạn ưa acid và bạch cầu đoạn ưa base
(6) Số lượng tiểu cầu tăng >460G/L ( gặp ở 50-70% các trường hợp)
– Tủy xương:
(1) Tủy giàu tế bào ( số lượng tế bào tủy > 100 G/l
(2) Tăng sinh dòng bạch cầu hạt đủ các lứa tuổi, tỷ lệ M:E trên 10:1
(3) Tỷ lệ tế bào blast thường <5% (nếu ≥ 10% gợi ý giai đoạn muộn của bệnh).
– NST Ph và/hoặc gen bcr-abl: Dương tính khoảng 95% trường hợp
4.2 Giai đoạn tăng tốc
Có ít nhất 1 trong các tiêu chuẩn sau: theo WHO 2016
– Tiêu chuẩn về huyết học:
+ Số lượng bạch cầu tăng cao dai dẳng hoặc >10 G/l, không đáp ứng với điều trị.
+ Tỷ lệ tế bào blast từ 10-19% trong máu ngoại vi hoặc tủy xương.
+ Tỷ lệ bạch cầu ưa base ≥ 20% trong máu ngoại vi.
+ Tiểu cầu <100 G/l không đáp ứng điều trị.
+ Tiểu cầu >1000 G/l không đáp ứng điều trị.
+ Lách to và tăng bạch cầu không đáp ứng điều trị.
+ Xuất hiện thêm những bất thường NST đơn dòng ở nhưng tế bào Ph(+): NST Ph thứ 2, trisomy 8, đẳng NST 17q,trisomy 19, bất thường NST phức tạp, bất thường 3q26.2.
– Tiêu chuẩn đáp ứng thuốc TKI
+ Không đáp ứng về huyết học khi điều trị TKI thế hệ 1
+ Không đáp ứng bất kỳ tiêu chuẩn nào về huyết học, di truyền học tế bào hay sinh học phân tử với điều trị thuốc TKI thế hệ 2.
+ Xuất hiện thêm 2 hay nhiều đột biến trên tổ hợp gen BCR-ABL1 trong quá trình điều trị TKI.
– Xuất hiện tế bào blast ≥ 20% trong máu ngoại vi hoặc tủy xương. Hoặc
– Xuất hiện blast ngoài tủy xương (myeloid sarcoma
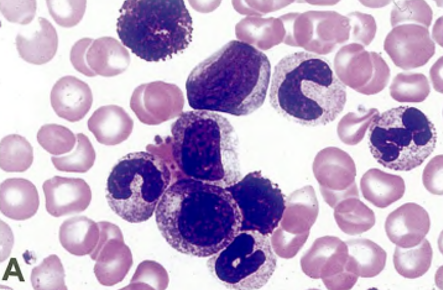
Hình ảnh phết máu ngoại vi của bệnh nhân CML vật kính x100
Trên hình có thể bắt gặp nhiều lứa tuổi của bạch cầu dòng tủy: tủy bào, hậu tủy bào, bạch cầu đũa. Đặc biệt bắt gặp 2 bạch cầu ưa base trên vi trường.
5. Bệnh có phòng ngừa được hay không ?
Hiện nguyên nhân gây bệnh vẫn chưa rõ ràng nên không có cách để ngăn chặn triệt để ngay từ đầu. Tuy nhiên, lối sống lành mạnh, tránh tiếp xúc với các hóa chất, tia xạ và khám kiểm tra sức khỏe định kỳ là những cách để phòng bệnh.
Ngoài ra, nếu nghi ngờ bản thân có thể có các dấu hiệu của bệnh ung thư máu mạn tính, nhận thức được các yếu tố nguy cơ và triệu chứng thì việc đi khám và làm xét nghiệm kiểm tra là rất quan trọng để chẩn đoán xác định và điều trị bệnh.
Bệnh viện Hữu nghị đa khoa Nghệ An hưởng ứng ngày công tác xã hội Việt Nam : Trao yêu thương – Nhận lại nụ cười
Bệnh viện Hữu nghị đa khoa Nghệ An tạo dấu ấn tại lễ kỷ niệm 80 năm ngành Y tế Nghệ An (23/03/1946 – 23/03/2026)
Bệnh viện Hữu nghị đa khoa Nghệ An tổ chức hội nghị đại biểu viên chức, người lao động năm 2026
Đoàn công tác của Tổ chức Latter-Day Saint Charities (LDSC) Hoa Kỳ và Liên hiệp các tổ chức Hữu nghị Việt Nam làm việc tại Bệnh viện Hữu nghị đa khoa Nghệ An

Copyright © 2026 BỆNH VIỆN HỮU NGHỊ ĐA KHOA NGHỆ AN