Phác đồ chẩn đoán và điều trị Liệt chu kỳ do cường giáp
Ths.Bs. Lê Đình Sáng, Khoa Nội tiết
1. Đại cương
1.1. Định nghĩa
Liệt chu kỳ do cường giáp (Thyrotoxic Periodic Paralysis – TPP) là một biến chứng hiếm gặp của cường giáp, đặc trưng bởi các cơn liệt cơ tái phát kèm theo hạ kali máu và tăng hormone tuyến giáp.
1.2. Dịch tễ học
- Tỷ lệ mắc: Khoảng 0.1-0.2% trong số bệnh nhân cường giáp
- Phổ biến hơn ở nam giới người châu Á (tỷ lệ nam:nữ là 20:1)
- Thường xuất hiện ở độ tuổi 20-40
1.3. Sinh lý bệnh và quá trình bệnh sinh
Cơ chế sinh lý bệnh của TPP liên quan chặt chẽ đến tác động của hormone tuyến giáp lên hoạt động của bơm Na+/K+-ATPase và sự nhạy cảm của các thụ thể beta-adrenergic. Quá trình bệnh sinh có thể được mô tả như sau:
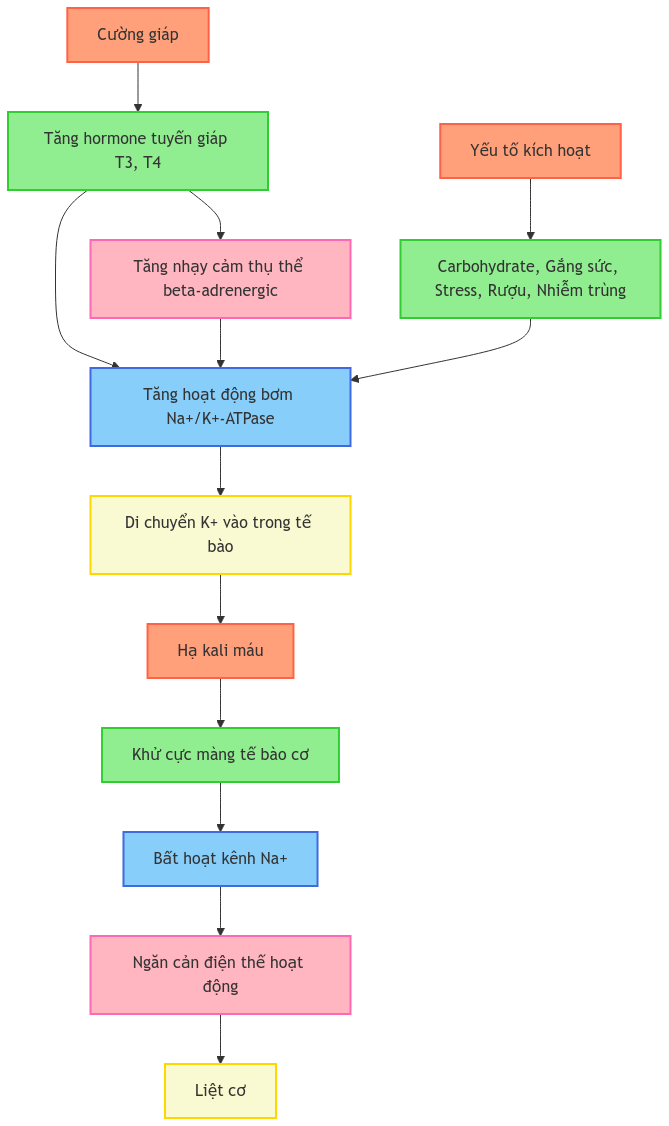
- Tăng hormone tuyến giáp:
- Cường giáp dẫn đến tăng nồng độ T3 và T4 trong máu
- Tăng hoạt động của bơm Na+/K+-ATPase:
- Hormone tuyến giáp trực tiếp kích thích biểu hiện và hoạt động của bơm Na+/K+-ATPase
- Tăng nhạy cảm của thụ thể beta-adrenergic, gián tiếp tăng hoạt động của bơm Na+/K+-ATPase
- Di chuyển kali vào trong tế bào:
- Hoạt động tăng của bơm Na+/K+-ATPase đẩy kali vào trong tế bào
- Dẫn đến hạ kali máu
- Khử cực màng tế bào cơ:
- Hạ kali máu gây ra khử cực màng tế bào cơ
- Bất hoạt kênh natri:
- Khử cực kéo dài làm bất hoạt kênh natri
- Ngăn cản sự hình thành điện thế hoạt động
- Liệt cơ:
- Không có điện thế hoạt động, cơ không thể co lại, dẫn đến tình trạng liệt
- Yếu tố kích hoạt:
- Ăn nhiều carbohydrate
- Gắng sức
- Stress
- Rượu
- Nhiễm trùng
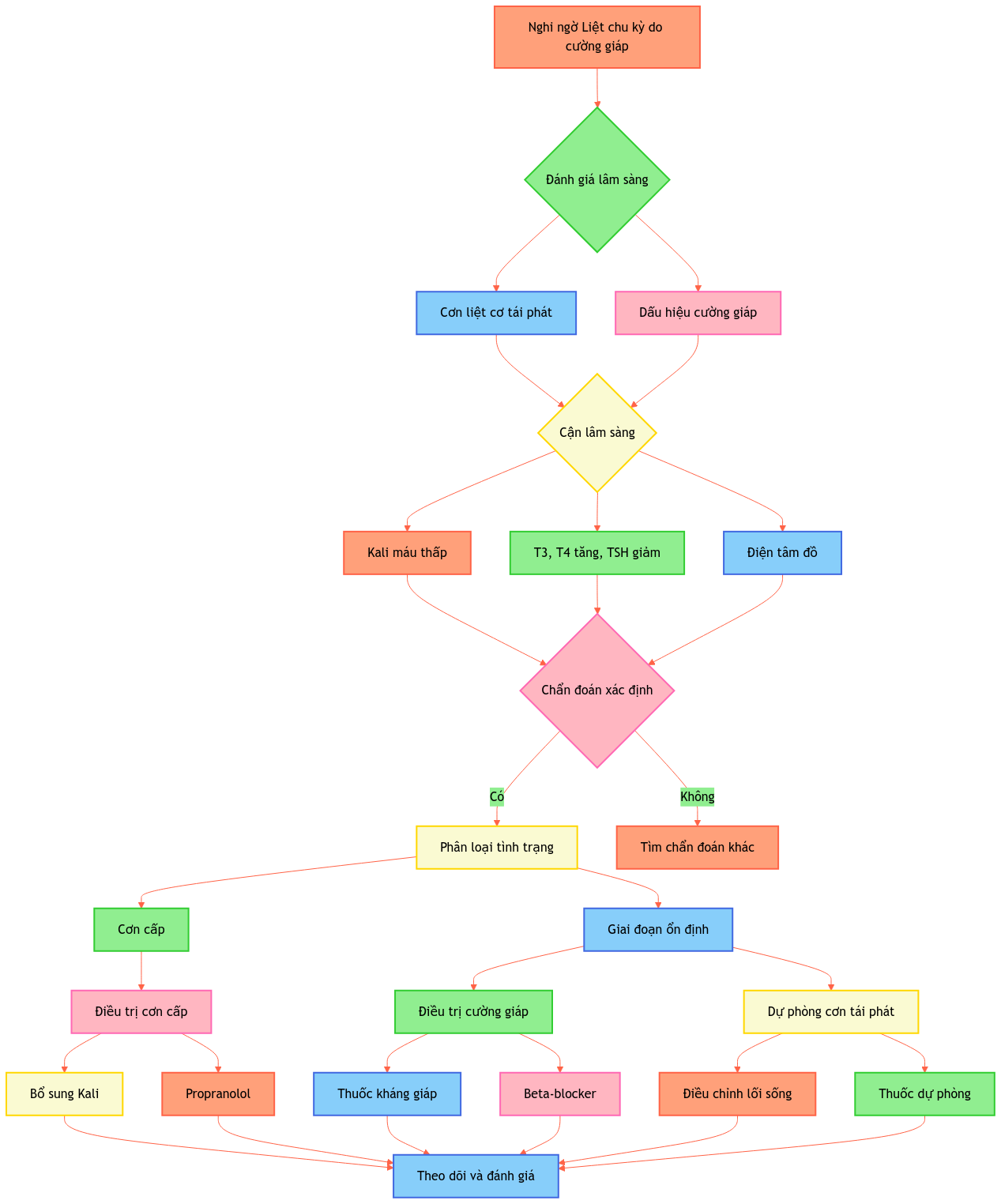
2. Chẩn đoán
2.1. Lâm sàng
- Triệu chứng:
- Cơn liệt cơ tứ chi, thường bắt đầu từ gốc chi
- Yếu cơ có thể kéo dài từ vài giờ đến vài ngày
- Thường không ảnh hưởng đến cơ hô hấp, cơ mặt và cơ cổ
- Phản xạ gân xương giảm hoặc mất
- Cảm giác bình thường
- Dấu hiệu cường giáp:
- Nhịp tim nhanh
- Run tay
- Sụt cân
- Không dung nạp nhiệt
- Bướu cổ (trong bệnh Graves)
2.2. Cận lâm sàng
2.2.1. Xét nghiệm máu
- Kali máu thấp trong cơn (thường < 3.0 mmol/L)
- Hormone tuyến giáp:
- Có thể có giảm phospho và magiê máu
- CK có thể tăng nhẹ
2.2.2. Điện tâm đồ
- Thay đổi điển hình của hạ kali máu: ST chênh xuống, sóng T dẹt, sóng U nổi bật
- Nhịp nhanh xoang
2.2.3. Điện cơ (EMG)
- Trong cơn: Giảm biên độ hoặc mất điện thế hoạt động cơ
- Ngoài cơn: Bình thường
2.2.4. Chẩn đoán hình ảnh tuyến giáp
- Siêu âm tuyến giáp
- Xạ hình tuyến giáp (nếu cần)
2.3. Chẩn đoán xác định
- Tiền sử cơn liệt cơ tái phát
- Hạ kali máu trong cơn (< 3.0 mmol/L)
- Bằng chứng cường giáp (lâm sàng và xét nghiệm)
- Loại trừ các nguyên nhân khác gây hạ kali máu và liệt cơ
2.4. Chẩn đoán phân biệt
- Liệt chu kỳ hạ kali máu gia đình
- Bệnh Andersen-Tawil
- Hội chứng Guillain-Barré
- Nhược cơ
- Ngộ độc botulinum
Bảng chẩn đoán phân biệt Liệt chu kỳ do cường giáp với các điều kiện khác:
3. Điều trị
3.1. Nguyên tắc điều trị
- Điều trị cơn cấp
- Điều trị nguyên nhân (cường giáp)
- Dự phòng cơn tái phát
3.2. Điều trị cụ thể
3.2.1. Điều trị cơn cấp
- Bổ sung kali là ưu tiên hàng đầu. Tuy nhiên, cần thận trọng vì bệnh nhân có nguy cơ tăng kali máu phản ứng khi cơn kết thúc.
- Propranolol có vai trò kép: nó giúp đảo ngược liệt cơ bằng cách ức chế hoạt động của bơm Na+/K+-ATPase và đồng thời giảm triệu chứng cường giáp.
- Cần theo dõi sát nồng độ kali máu và ngừng bổ sung khi triệu chứng cải thiện hoặc kali máu > 5.0 mmol/L.
- Chỉ định: Bệnh nhân đang trong cơn liệt
- Phương pháp:
- Bổ sung kali:
- Kali chloride đường uống: 0.2-0.4 mEq/kg mỗi 30 phút, tối đa 200-250 mEq/ngày
- Truyền tĩnh mạch trong trường hợp nặng: KCl 10 mEq/giờ, tối đa 80-100 mEq trong 24 giờ
- Propranolol: 3-5 mg/kg đường uống hoặc 1 mg tiêm tĩnh mạch chậm (trong 10 phút)
- Theo dõi nồng độ kali máu mỗi 1-2 giờ
- Ngừng bổ sung kali khi triệu chứng cải thiện hoặc kali máu > 5.0 mmol/L
- Theo dõi: Điện tâm đồ, nồng độ kali máu, triệu chứng lâm sàng
3.2.2. Điều trị cường giáp
- Đây là bước quan trọng để ngăn ngừa tái phát cơn liệt.
- Thuốc kháng giáp tổng hợp (methimazole hoặc propylthiouracil) được sử dụng để kiểm soát sản xuất hormone tuyến giáp.
- Beta-blocker (propranolol) được sử dụng để kiểm soát các triệu chứng cường giáp và có thể giúp ngăn ngừa cơn liệt.
- Trong trường hợp bệnh Graves (Bệnh Basedow), có thể xem xét điều trị bằng I-131 hoặc phẫu thuật tuyến giáp sau khi đạt trạng thái bình giáp.
- Chỉ định: Tất cả bệnh nhân sau khi ổn định cơn cấp
- Phương pháp:
- Thuốc kháng giáp tổng hợp:
- Methimazole: 10-40 mg/ngày, chia 1-3 lần
- Propylthiouracil: 100-300 mg mỗi 8 giờ
- Beta-blocker:
- Propranolol: 20-40 mg mỗi 6-8 giờ
- Xem xét điều trị I-131 hoặc phẫu thuật tuyến giáp trong trường hợp bệnh Basedow
- Theo dõi: Định kỳ kiểm tra chức năng tuyến giáp, đánh giá tác dụng phụ của thuốc
3.2.3. Dự phòng cơn tái phát
- Điều chỉnh lối sống là rất quan trọng. Bệnh nhân cần tránh các yếu tố kích hoạt như ăn nhiều carbohydrate, gắng sức quá mức, stress.
- Propranolol có thể được sử dụng như một biện pháp dự phòng.
- Acetazolamide, thường được sử dụng trong liệt chu kỳ hạ kali máu gia đình, có thể được xem xét trong trường hợp cơn tái phát thường xuyên, nhưng cần thận trọng vì nó có thể làm trầm trọng thêm tình trạng hạ kali máu ở một số bệnh nhân.
- Chỉ định: Tất cả bệnh nhân sau khi hồi phục từ cơn cấp
- Phương pháp:
- Điều chỉnh lối sống:
- Tránh các yếu tố kích hoạt (ăn nhiều carbohydrate, gắng sức, stress, rượu)
- Chế độ ăn giàu kali, hạn chế natri
- Thuốc dự phòng:
- Propranolol: 20-40 mg mỗi 6-8 giờ
- Acetazolamide: 250-750 mg/ngày (trong trường hợp cơn tái phát thường xuyên)
- Theo dõi: Định kỳ kiểm tra nồng độ kali máu, chức năng tuyến giáp
Quản lý TPP đòi hỏi một cách tiếp cận toàn diện, kết hợp điều trị cơn cấp, kiểm soát cường giáp và dự phòng tái phát. Điều quan trọng là phải nhận biết và điều trị cường giáp càng sớm càng tốt, vì đây là chìa khóa để ngăn ngừa các cơn liệt trong tương lai.
3.3. Điều trị theo mức độ/giai đoạn bệnh
- Cơn cấp: Điều trị như mục 3.2.1
- Giai đoạn ổn định: Điều trị cường giáp và dự phòng cơn tái phát như mục 3.2.2 và 3.2.3
3.4. Theo dõi và đánh giá
- Đánh giá tần suất và mức độ nặng của cơn
- Kiểm tra định kỳ nồng độ kali máu, chức năng tuyến giáp
- Đánh giá tác dụng phụ của thuốc
- Theo dõi chất lượng cuộc sống của bệnh nhân
4. Tiên lượng
- Tiên lượng tốt nếu điều trị cường giáp hiệu quả
- Cơn liệt thường không tái phát sau khi đạt trạng thái bình giáp
- Có thể có biến chứng tim mạch nếu cơn liệt và cường giáp không được điều trị kịp thời
5. Phòng bệnh
- Kiểm soát tốt tình trạng cường giáp
- Tránh các yếu tố kích hoạt
- Duy trì lối sống lành mạnh và chế độ ăn cân bằng
Tài liệu tham khảo
- Kung AW. Thyrotoxic periodic paralysis: a diagnostic challenge. J Clin Endocrinol Metab. 2006;91(7):2490-2495.
- Vijayakumar A, et al. Thyrotoxic periodic paralysis: clinical challenges. J Thyroid Res. 2014;2014:649502.
- Pothiwala P, Levine SN. Thyrotoxic periodic paralysis: a review. J Intensive Care Med. 2010;25(2):71-77.
- Falhammar H, et al. Thyrotoxic periodic paralysis: clinical and molecular aspects. Endocrine. 2013;43(2):274-284.
- Manoukian MA, et al. Thyrotoxic Periodic Paralysis: A Review. J Clin Med Res. 2016;8(7):490-496.


