1. Giới thiệu
1.1. Tầm quan trọng của an toàn người bệnh
An toàn người bệnh là một vấn đề then chốt trong hệ thống y tế toàn cầu, là một trong sáu lĩnh vực then chốt của các tiêu chuẩn đánh giá chất lượng chăm sóc sức khoẻ theo JCI và WHO. Nó không chỉ ảnh hưởng trực tiếp đến sức khỏe và cuộc sống của người bệnh mà còn tác động đến niềm tin của công chúng vào hệ thống y tế. Theo Tổ chức Y tế Thế giới (WHO), cứ 10 người bệnh thì có 1 người gặp phải các sự cố y khoa không mong muốn trong quá trình điều trị tại các nước phát triển. Con số này thậm chí còn cao hơn ở các nước đang phát triển.
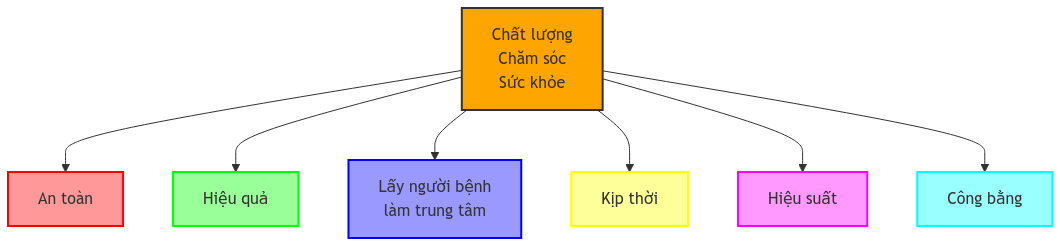
Sáu Lĩnh vực của Chất lượng Chăm sóc Sức khỏe. Nguồn: Điều chỉnh từ Joint Commission International (JCI) – Các Tiêu chuẩn Chất lượng Chăm sóc Sức khỏe
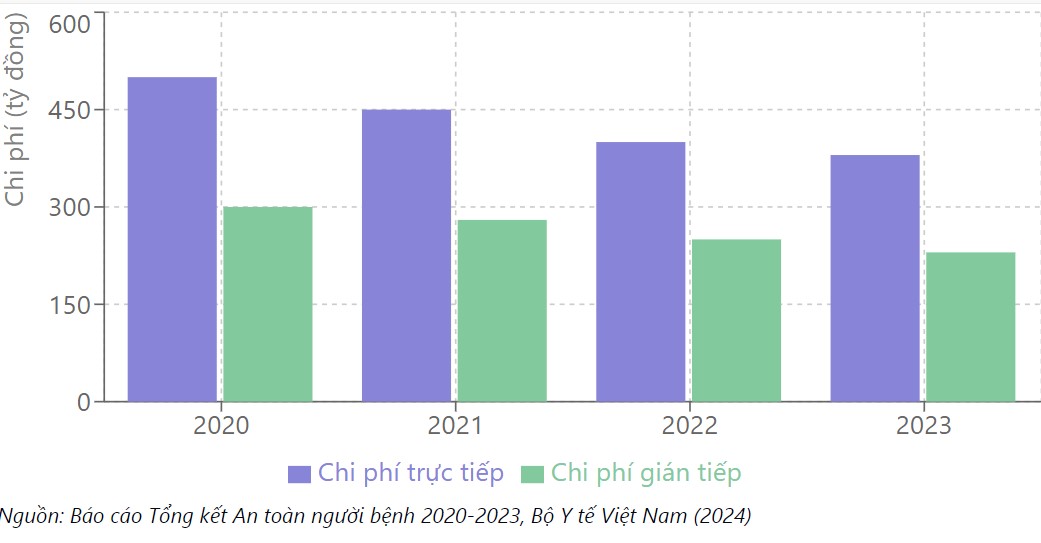
Chi phí liên quan đến sự cố y khoa tại Việt Nam (2020-2023)
An toàn người bệnh bao gồm việc ngăn ngừa, giảm thiểu và khắc phục các tác hại không mong muốn phát sinh trong quá trình chăm sóc y tế. Nó đòi hỏi sự nỗ lực không ngừng của toàn bộ hệ thống y tế, từ các nhà hoạch định chính sách đến nhân viên y tế trực tiếp chăm sóc người bệnh.
1.2. Ngày An toàn người bệnh thế giới 17/9
Ngày An toàn người bệnh thế giới được Đại hội đồng Liên Hợp Quốc thông qua vào năm 2019 và được tổ chức lần đầu tiên vào ngày 17 tháng 9 năm 2019. Mục đích của ngày này là nâng cao nhận thức toàn cầu về an toàn người bệnh và khuyến khích mọi người cam kết ưu tiên và giải quyết vấn đề an toàn trong chăm sóc sức khỏe.
Hàng năm, WHO đề xuất một chủ đề cụ thể cho ngày này, nhằm tập trung vào các khía cạnh quan trọng của an toàn người bệnh. Ví dụ, chủ đề năm 2021 là “Chăm sóc an toàn cho bà mẹ và trẻ sơ sinh”, còn năm 2022 là “Dùng thuốc an toàn”.
Ngày An toàn người bệnh thế giới là cơ hội để các quốc gia, tổ chức y tế và cộng đồng cùng nhau đánh giá những tiến bộ đã đạt được, chia sẻ kinh nghiệm và cam kết hành động để cải thiện an toàn trong chăm sóc sức khỏe.
2. Lịch sử phát triển của an toàn người bệnh trên thế giới
2.1. Giai đoạn trước thế kỷ 20
Mặc dù khái niệm “an toàn người bệnh” chỉ mới được chính thức hóa trong những thập kỷ gần đây, nhưng ý tưởng về việc bảo vệ người bệnh khỏi tác hại không mong muốn đã tồn tại từ rất lâu trong lịch sử y học.
- Thời cổ đại: Hippocrates, người được coi là cha đẻ của y học phương Tây, đã đề xuất nguyên tắc “Trước hết, không gây hại” (Primum non nocere) vào khoảng 400 năm trước Công nguyên. Đây được coi là nền tảng đầu tiên cho khái niệm an toàn người bệnh.
- Thời Trung cổ và Phục hưng: Các bác sĩ và nhà khoa học đã bắt đầu quan tâm đến việc cải thiện điều kiện vệ sinh trong bệnh viện và phòng ngừa lây nhiễm. Ví dụ, Ignaz Semmelweis (1818-1865) đã chứng minh tầm quan trọng của việc rửa tay trong việc ngăn ngừa sốt hậu sản ở các bà mẹ sau sinh.
2.2. Những tiến bộ trong thế kỷ 20
Thế kỷ 20 chứng kiến nhiều bước tiến quan trọng trong lĩnh vực an toàn người bệnh:
- Đầu thế kỷ 20: Sự ra đời của các tiêu chuẩn và quy trình trong phẫu thuật, như việc sử dụng găng tay và khẩu trang vô trùng.
- Giữa thế kỷ 20: Phát triển của các kháng sinh và vắc-xin đã giúp giảm đáng kể tỷ lệ tử vong do nhiễm trùng.
- Thập niên 1960-1970: Các nghiên cứu đầu tiên về sai sót y khoa được công bố, nâng cao nhận thức về tầm quan trọng của an toàn trong chăm sóc y tế.
- Năm 1999: Báo cáo “To Err is Human” của Viện Y học Hoa Kỳ đã gây chấn động khi tiết lộ rằng mỗi năm có tới 98.000 người tử vong do sai sót y khoa tại Hoa Kỳ. Báo cáo này đã thúc đẩy một làn sóng cải cách trong hệ thống y tế toàn cầu.
2.3. Sự phát triển từ đầu thế kỷ 21 đến nay
Thế kỷ 21 đánh dấu sự phát triển mạnh mẽ của phong trào an toàn người bệnh trên toàn cầu:
- Năm 2004: WHO thành lập Liên minh Toàn cầu vì An toàn người bệnh.
- Năm 2005: Hoa Kỳ thông qua Đạo luật An toàn người bệnh và Chất lượng chăm sóc.
- Năm 2009: WHO đưa ra Danh sách kiểm tra An toàn Phẫu thuật, một công cụ đơn giản nhưng hiệu quả để giảm biến chứng và tử vong trong phẫu thuật.
- Năm 2019: Liên Hợp Quốc công nhận ngày 17/9 hàng năm là Ngày An toàn người bệnh thế giới.
Trong giai đoạn này, nhiều quốc gia đã xây dựng các chiến lược quốc gia về an toàn người bệnh, tập trung vào việc xây dựng văn hóa an toàn, cải thiện hệ thống báo cáo sự cố, và tăng cường đào tạo về an toàn người bệnh cho nhân viên y tế.
3. An toàn người bệnh tại Việt Nam
3.1. Giai đoạn trước đổi mới (trước 1986)
Trong giai đoạn này, mặc dù khái niệm “an toàn người bệnh” chưa được chính thức hóa, nhưng đã có những nỗ lực đáng kể trong việc tổ chức và quản lý công tác khám, chữa bệnh:
- Năm 1953: Vụ Phòng bệnh, chữa bệnh được thành lập, là một trong hai vụ đầu tiên của Bộ Y tế. Đây là tiền thân của Cục Quản lý Khám, chữa bệnh hiện nay.
- Năm 1956: Vụ Phòng bệnh, chữa bệnh được tách thành Vụ Chữa bệnh và Vụ Phòng bệnh, đánh dấu sự chuyên môn hóa trong quản lý y tế.
- Năm 1967-1970: Vụ Chữa bệnh được nâng cấp thành Cục Phòng bệnh, chữa bệnh, sau đó trở lại mô hình Vụ.
- Thập niên 1960-1970: Việt Nam bắt đầu áp dụng các biện pháp vô trùng trong phẫu thuật và chăm sóc y tế.
- Năm 1975-1985: Sau khi đất nước thống nhất, hệ thống y tế được tái cơ cấu, tập trung vào việc mở rộng tiếp cận dịch vụ y tế cơ bản cho người dân.
3.2. Giai đoạn từ 1986 đến 2010
Đây là giai đoạn Việt Nam bắt đầu có những bước tiến đáng kể trong lĩnh vực an toàn người bệnh:
- Năm 1995: Vụ Quản lý sức khỏe được đổi tên thành Vụ Điều trị.
- Năm 1995: Bộ Y tế ban hành Quy chế Bệnh viện, trong đó có một số quy định liên quan đến an toàn người bệnh.
- Năm 2002: Việt Nam bắt đầu triển khai chương trình quản lý chất lượng bệnh viện, đánh dấu bước đầu của việc quan tâm đến chất lượng dịch vụ y tế.
- Năm 2007: Bộ Y tế ban hành Quy định về kiểm soát nhiễm khuẩn trong các cơ sở khám chữa bệnh.
- Năm 2008: Cục Quản lý Khám, chữa bệnh chính thức được thành lập theo Nghị định số 188/2007/NĐ-CP ngày 27/12/2007 của Chính phủ.
3.3. Giai đoạn từ 2010 đến nay
Giai đoạn này chứng kiến sự phát triển mạnh mẽ của các chính sách và hoạt động liên quan đến an toàn người bệnh tại Việt Nam:
- Năm 2013: Bộ Y tế ban hành Thông tư số 19/2013/TT-BYT quy định về quản lý chất lượng dịch vụ khám bệnh, chữa bệnh tại bệnh viện.
- Năm 2015: Việt Nam chính thức tham gia vào chương trình An toàn người bệnh của WHO.
- Năm 2016: Bộ Y tế ban hành Bộ Tiêu chí Chất lượng bệnh viện Việt Nam, trong đó có nhiều tiêu chí liên quan đến an toàn người bệnh.
- Năm 2019: Việt Nam lần đầu tiên tổ chức các hoạt động hưởng ứng Ngày An toàn người bệnh thế giới 17/9.
Trong giai đoạn này, Cục Quản lý Khám, chữa bệnh đóng vai trò quan trọng trong việc xây dựng và triển khai các chính sách, quy định về an toàn người bệnh. Cục đã tích cực phối hợp với các tổ chức quốc tế như WHO để nâng cao năng lực quản lý chất lượng và an toàn người bệnh trong hệ thống y tế Việt Nam.
4. Những tiến bộ chính trong cải tiến chất lượng vì an toàn người bệnh
4.1. Phát triển hệ thống báo cáo sự cố y khoa
Một trong những tiến bộ quan trọng nhất trong lĩnh vực an toàn người bệnh là việc phát triển và triển khai các hệ thống báo cáo sự cố y khoa. Các hệ thống này giúp:
- Xác định và phân tích các sự cố để học hỏi và ngăn ngừa tái diễn.
- Tạo ra văn hóa an toàn, khuyến khích nhân viên y tế báo cáo sự cố mà không sợ bị trừng phạt.
- Cung cấp dữ liệu để xác định xu hướng và ưu tiên trong cải tiến an toàn.
Ví dụ: Tại Hoa Kỳ, Hệ thống Báo cáo và Học hỏi về An toàn Người bệnh (Patient Safety Reporting and Learning System) đã giúp giảm 17% số sự cố nghiêm trọng trong giai đoạn 2014-2019.
4.2. Ứng dụng công nghệ thông tin trong quản lý an toàn người bệnh
Công nghệ thông tin đã mang lại nhiều cải tiến quan trọng trong an toàn người bệnh:
- Hệ thống kê đơn điện tử giúp giảm sai sót trong kê đơn thuốc.
- Hồ sơ bệnh án điện tử cải thiện việc lưu trữ và chia sẻ thông tin người bệnh.
- Hệ thống hỗ trợ quyết định lâm sàng giúp bác sĩ đưa ra quyết định chính xác hơn.
Ví dụ: Tại Bệnh viện Đại học Pennsylvania, việc triển khai hệ thống kê đơn điện tử đã giúp giảm 80% sai sót trong kê đơn thuốc.
4.3. Cải thiện quy trình chăm sóc và điều trị
Nhiều quy trình chăm sóc và điều trị đã được chuẩn hóa và cải tiến để nâng cao an toàn người bệnh:
- Áp dụng danh sách kiểm tra an toàn phẫu thuật của WHO.
- Triển khai các gói chăm sóc (care bundles) cho các tình trạng phổ biến như nhiễm trùng đường máu liên quan đến catheter trung tâm.
- Cải thiện quy trình bàn giao ca giữa các nhân viên y tế.
Ví dụ: Tại Việt Nam, việc áp dụng danh sách kiểm tra an toàn phẫu thuật tại Bệnh viện Chợ Rẫy đã giúp giảm 30% tỷ lệ biến chứng sau phẫu thuật trong năm đầu tiên triển khai.
4.4. Đào tạo và nâng cao nhận thức về an toàn người bệnh
Việc đào tạo và nâng cao nhận thức về an toàn người bệnh đã được chú trọng hơn trong những năm gần đây:
- Tích hợp nội dung an toàn người bệnh vào chương trình đào tạo y khoa.
- Tổ chức các khóa đào tạo liên tục cho nhân viên y tế.
- Phát động các chiến dịch nâng cao nhận thức về an toàn người bệnh.
Ví dụ: Tại Đại học Y Hà Nội, môn học “An toàn người bệnh” đã được đưa vào chương trình đào tạo bác sĩ từ năm 2018, giúp sinh viên y khoa có kiến thức nền tảng về vấn đề này ngay từ khi còn trên ghế nhà trường.
4.5. Phát triển và áp dụng các hướng dẫn thực hành lâm sàng
Việc phát triển và áp dụng rộng rãi các hướng dẫn thực hành lâm sàng dựa trên bằng chứng đã góp phần quan trọng trong việc cải thiện an toàn người bệnh:
- Chuẩn hóa quy trình chăm sóc, giảm thiểu sự biến thiên không cần thiết trong thực hành lâm sàng.
- Cung cấp cho nhân viên y tế các khuyến nghị dựa trên bằng chứng khoa học mới nhất.
- Tạo cơ sở để đánh giá và cải thiện chất lượng chăm sóc.
Ví dụ: Tại Việt Nam, Bộ Y tế đã ban hành nhiều hướng dẫn điều trị quốc gia cho các bệnh lý phổ biến như đái tháo đường, tăng huyết áp, đột quỵ… Việc áp dụng các hướng dẫn này đã giúp cải thiện đáng kể kết quả điều trị và giảm biến chứng cho người bệnh.
4.6. Tăng cường công tác kiểm soát nhiễm khuẩn
Kiểm soát nhiễm khuẩn là một trong những yếu tố quan trọng nhất trong việc đảm bảo an toàn người bệnh:
- Triển khai các chương trình vệ sinh tay toàn diện trong các cơ sở y tế.
- Áp dụng các biện pháp phòng ngừa chuẩn và phòng ngừa cách ly khi cần thiết.
- Tăng cường giám sát và báo cáo các trường hợp nhiễm khuẩn bệnh viện.
Ví dụ: Tại Bệnh viện Bạch Mai, sau khi triển khai chương trình “5 thời điểm vệ sinh tay” của WHO, tỷ lệ tuân thủ vệ sinh tay của nhân viên y tế đã tăng từ 25% lên 80% trong vòng 2 năm, góp phần giảm 30% tỷ lệ nhiễm khuẩn bệnh viện.
4.7. Áp dụng các tiêu chuẩn quốc tế về an toàn người bệnh
4.7.1. Mục tiêu An toàn Người bệnh của Joint Commission International (JCI)
JCI, một tổ chức phi lợi nhuận có trụ sở tại Hoa Kỳ, đã phát triển các Mục tiêu An toàn Người bệnh Quốc tế (International Patient Safety Goals – IPSGs) được áp dụng rộng rãi trên toàn cầu. Các mục tiêu này bao gồm:
- Nhận diện chính xác người bệnh
- Cải thiện giao tiếp hiệu quả
- Cải thiện an toàn thuốc có nguy cơ cao
- Đảm bảo phẫu thuật đúng vị trí, đúng thủ thuật, đúng người bệnh
- Giảm nguy cơ nhiễm khuẩn liên quan đến chăm sóc y tế
- Giảm nguy cơ tổn thương do ngã
Các mục tiêu này được minh họa trong sơ đồ “Mục tiêu An toàn Người bệnh của JCI” ở trên.
Tại Việt Nam, nhiều bệnh viện đã và đang áp dụng các tiêu chuẩn JCI để nâng cao chất lượng và an toàn người bệnh. Ví dụ, Bệnh viện FV ở TP.HCM đã được JCI công nhận vào năm 2016, trở thành bệnh viện đầu tiên tại miền Nam Việt Nam đạt chứng nhận này.
4.7.2. Các sáng kiến An toàn Người bệnh của Tổ chức Y tế Thế giới (WHO)
WHO đã phát triển nhiều sáng kiến quan trọng về an toàn người bệnh, bao gồm:
- Thử thách Toàn cầu về An toàn Người bệnh: Mỗi năm, WHO đề xuất một chủ đề cụ thể để tập trung nỗ lực toàn cầu. Ví dụ, năm 2009 là “Chăm sóc sạch là Chăm sóc an toàn hơn”, tập trung vào vệ sinh tay trong y tế.
- Danh sách kiểm tra An toàn Phẫu thuật: Được WHO giới thiệu vào năm 2008, danh sách này đã được chứng minh là làm giảm đáng kể biến chứng và tử vong sau phẫu thuật.
- Chương trình “Thuốc an toàn hơn”: Nhằm cải thiện quá trình kê đơn, phân phối, sử dụng và theo dõi thuốc.
- Hướng dẫn về Báo cáo và Học hỏi từ Sự cố An toàn Người bệnh: Cung cấp khung làm việc cho các quốc gia trong việc phát triển hệ thống báo cáo sự cố.
Tại Việt Nam, nhiều sáng kiến của WHO đã được áp dụng rộng rãi. Ví dụ, chương trình “Rửa tay sạch” đã được triển khai tại hầu hết các bệnh viện trên cả nước, góp phần giảm đáng kể tỷ lệ nhiễm khuẩn bệnh viện.
5. Các thách thức hiện tại và giải pháp
5.1. Thách thức trong việc thực hiện các biện pháp an toàn
- Áp lực công việc cao và thiếu nhân lực trong hệ thống y tế.
- Sự phức tạp của các quy trình và công nghệ y tế mới.
- Khó khăn trong việc duy trì sự tuân thủ các quy trình an toàn trong dài hạn.
Giải pháp:
- Tối ưu hóa quy trình làm việc để giảm gánh nặng hành chính cho nhân viên y tế.
- Đầu tư vào đào tạo và hỗ trợ liên tục cho nhân viên y tế.
- Xây dựng hệ thống nhắc nhở và kiểm tra tự động để hỗ trợ tuân thủ quy trình.
5.2. Vấn đề nguồn lực và đầu tư
- Thiếu kinh phí để triển khai các giải pháp công nghệ cao.
- Khó khăn trong việc phân bổ nguồn lực giữa các ưu tiên y tế khác nhau.
Giải pháp:
- Xây dựng chiến lược đầu tư dài hạn cho an toàn người bệnh.
- Tìm kiếm sự hỗ trợ từ các tổ chức quốc tế và hợp tác công-tư.
- Ưu tiên các giải pháp có chi phí-hiệu quả cao.
5.3. Khó khăn trong việc thay đổi văn hóa tổ chức
- Tâm lý e ngại báo cáo sai sót và sự cố y khoa.
- Khó khăn trong việc thay đổi thói quen làm việc lâu năm.
Giải pháp:
- Xây dựng văn hóa “không đổ lỗi” (no-blame culture) trong tổ chức y tế.
- Tạo cơ chế khuyến khích và ghi nhận những nỗ lực cải tiến an toàn.
- Lãnh đạo gương mẫu trong việc thúc đẩy văn hóa an toàn.
5.4. Đề xuất giải pháp tổng thể
- Xây dựng chiến lược quốc gia về an toàn người bệnh với các mục tiêu và chỉ số cụ thể.
- Tăng cường hợp tác quốc tế để học hỏi kinh nghiệm và chia sẻ nguồn lực.
- Đẩy mạnh nghiên cứu về an toàn người bệnh để tìm ra các giải pháp phù hợp với bối cảnh địa phương.
5.5. Đối phó với các mối đe dọa mới về an toàn người bệnh
Trong bối cảnh y tế hiện đại, các mối đe dọa mới về an toàn người bệnh liên tục xuất hiện:
- An ninh mạng và bảo vệ dữ liệu y tế: Với sự phát triển của hồ sơ bệnh án điện tử, việc bảo vệ thông tin cá nhân của người bệnh trở nên cấp thiết hơn bao giờ hết.
- Ứng phó với các đại dịch và tình huống khẩn cấp y tế công cộng: Đại dịch COVID-19 đã cho thấy tầm quan trọng của việc chuẩn bị sẵn sàng để đảm bảo an toàn cho người bệnh trong các tình huống khủng hoảng.
- Quản lý rủi ro liên quan đến công nghệ y tế mới: Các thiết bị và kỹ thuật y tế tiên tiến có thể mang lại lợi ích lớn nhưng cũng tiềm ẩn rủi ro mới về an toàn.
Giải pháp:
- Tăng cường đầu tư vào hệ thống bảo mật thông tin y tế.
- Xây dựng và thường xuyên cập nhật các kế hoạch ứng phó khẩn cấp.
- Thiết lập hệ thống đánh giá và giám sát an toàn cho các công nghệ y tế mới trước khi đưa vào sử dụng rộng rãi.
5.6. Xu hướng báo cáo sự cố y khoa
Một trong những thách thức lớn trong việc cải thiện an toàn người bệnh là tạo ra một văn hóa báo cáo sự cố y khoa mạnh mẽ. Biểu đồ “Xu hướng Báo cáo Sự cố Y khoa” minh họa sự gia tăng số lượng báo cáo sự cố qua các năm tại một hệ thống y tế giả định.
Sự gia tăng này có thể phản ánh hai khía cạnh:
- Cải thiện văn hóa báo cáo, nhân viên y tế cảm thấy an toàn hơn khi báo cáo sự cố.
- Tăng cường nhận thức về tầm quan trọng của việc báo cáo sự cố để học hỏi và cải thiện.
Tuy nhiên, thách thức vẫn còn trong việc đảm bảo rằng tất cả sự cố đều được báo cáo và phân tích một cách hiệu quả.
Giải pháp:
- Xây dựng văn hóa “không đổ lỗi” trong tổ chức y tế.
- Cung cấp đào tạo về cách nhận biết và báo cáo sự cố.
- Đầu tư vào hệ thống báo cáo sự cố điện tử dễ sử dụng.
- Thường xuyên cung cấp phản hồi về các hành động được thực hiện dựa trên báo cáo sự cố.
6. Xu hướng và triển vọng trong tương lai
6.1. Ứng dụng trí tuệ nhân tạo và big data
Trí tuệ nhân tạo (AI) và phân tích dữ liệu lớn đang mở ra nhiều cơ hội mới trong việc nâng cao an toàn người bệnh:
- Sử dụng AI để dự đoán và ngăn ngừa các sự cố y khoa.
- Phân tích dữ liệu lớn để xác định các mô hình và xu hướng trong an toàn người bệnh.
- Phát triển các hệ thống hỗ trợ quyết định lâm sàng thông minh hơn.
Ví dụ: Tại Bệnh viện Johns Hopkins, một hệ thống AI đã được phát triển để dự đoán nguy cơ nhiễm trùng huyết, giúp can thiệp sớm và giảm tỷ lệ tử vong.
6.2. Tăng cường sự tham gia của người bệnh
Xu hướng tăng cường sự tham gia của người bệnh trong quá trình chăm sóc sức khỏe đang ngày càng phát triển:
- Phát triển các ứng dụng di động giúp người bệnh theo dõi và quản lý sức khỏe của mình.
- Tăng cường giáo dục sức khỏe để người bệnh có thể tham gia tích cực vào quá trình điều trị.
- Xây dựng các cơ chế để người bệnh có thể báo cáo các vấn đề an toàn họ nhận thấy.
6.3. Phát triển các mô hình chăm sóc tích hợp
Các mô hình chăm sóc tích hợp đang được phát triển nhằm cải thiện sự phối hợp giữa các cấp độ và lĩnh vực chăm sóc sức khỏe:
- Xây dựng hệ thống chăm sóc liên tục từ cộng đồng đến bệnh viện.
- Tăng cường phối hợp giữa các chuyên khoa để đảm bảo chăm sóc toàn diện.
- Phát triển các mô hình chăm sóc dựa vào cộng đồng để giảm tải cho bệnh viện.
6.4. Phát triển y học cá thể hóa
Y học cá thể hóa đang trở thành xu hướng quan trọng, hứa hẹn mang lại nhiều cải tiến trong an toàn người bệnh:
- Sử dụng thông tin di truyền để dự đoán phản ứng của cá nhân với các loại thuốc, giúp tránh các tác dụng phụ không mong muốn.
- Phát triển các phương pháp điều trị nhắm trúng đích, giảm thiểu tác động không cần thiết lên các mô khỏe mạnh.
- Tối ưu hóa liều lượng thuốc dựa trên đặc điểm cá nhân của người bệnh.
Ví dụ: Tại Mỹ, FDA đã phê duyệt thuốc Keytruda để điều trị ung thư dựa trên đặc điểm di truyền của khối u thay vì vị trí của nó trong cơ thể, mở ra kỷ nguyên mới trong điều trị ung thư cá thể hóa.
6.5. Tăng cường sử dụng mô phỏng và thực tế ảo trong đào tạo
Công nghệ mô phỏng và thực tế ảo đang được ứng dụng ngày càng nhiều trong đào tạo nhân viên y tế, góp phần nâng cao an toàn người bệnh:
- Tạo môi trường an toàn để thực hành các kỹ năng lâm sàng phức tạp.
- Mô phỏng các tình huống khẩn cấp hiếm gặp để chuẩn bị tốt hơn cho nhân viên y tế.
- Đánh giá và cải thiện kỹ năng làm việc nhóm trong các tình huống phức tạp.
Ví dụ: Tại Đại học Y Harvard, sinh viên y khoa được đào tạo trong phòng mổ ảo, nơi họ có thể thực hành các thủ thuật phức tạp mà không gây nguy hiểm cho người bệnh thật.
7. Tình hình an toàn người bệnh tại Việt Nam: Thực trạng và so sánh quốc tế
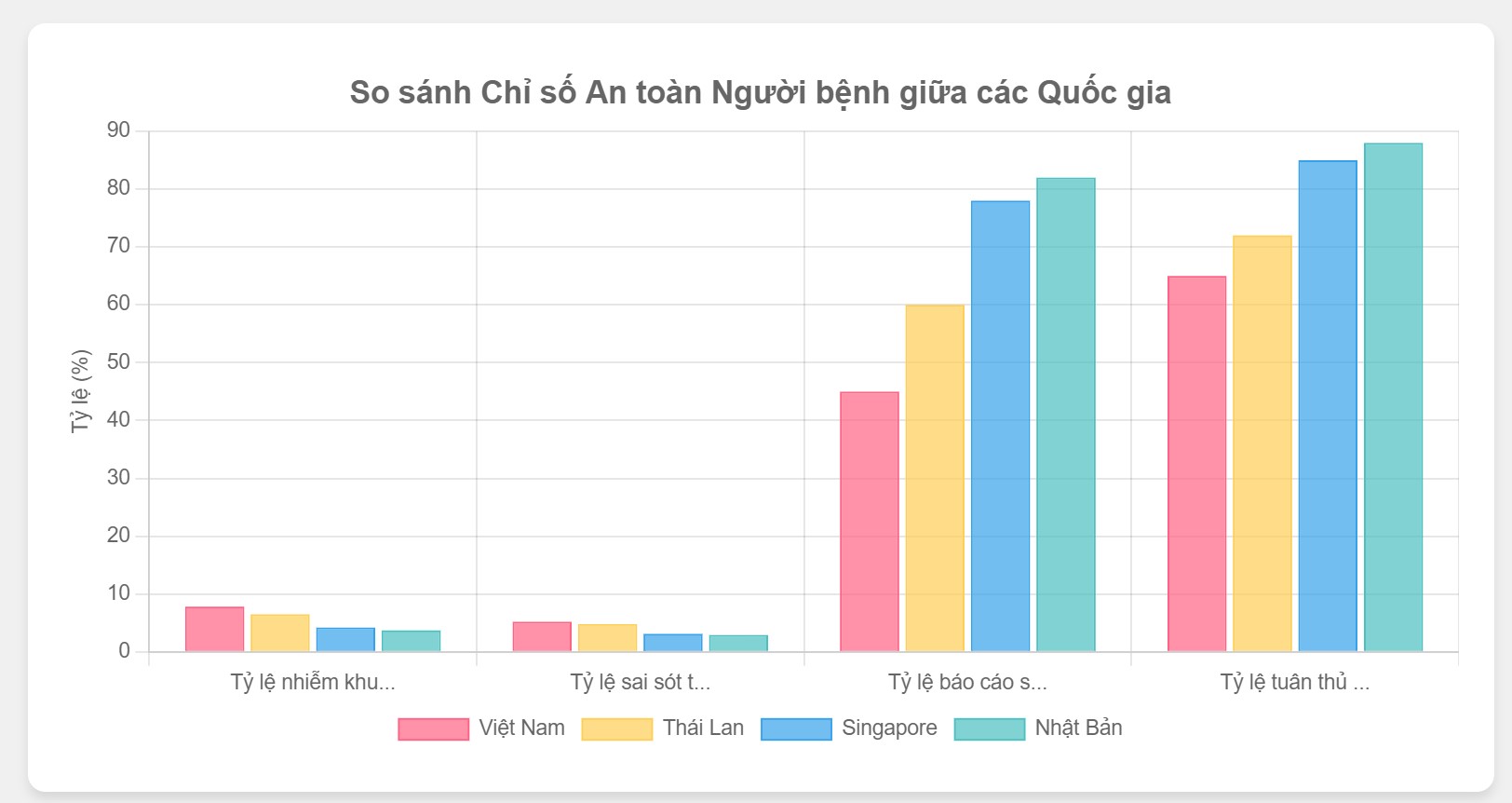
Nguồn: Báo cáo So sánh An toàn Người bệnh Khu vực Đông Nam Á, Tổ chức Y tế Thế giới (WHO) – Khu vực Tây Thái Bình Dương (2023)
So với Thái Lan, Singapore và Nhật Bản, Việt Nam có tỷ lệ nhiễm khuẩn bệnh viện và sai sót trong kê đơn thuốc cao nhất, trong khi tỷ lệ báo cáo sự cố tự nguyện và tuân thủ vệ sinh tay lại thấp nhất. Đáng chú ý nhất là sự chênh lệch lớn về tỷ lệ báo cáo sự cố tự nguyện, với Việt Nam chỉ đạt 45% so với 82% của Nhật Bản. Điều này cho thấy Việt Nam cần nỗ lực cải thiện đáng kể trong mọi khía cạnh của an toàn người bệnh, đặc biệt là trong việc xây dựng văn hóa báo cáo sự cố và nâng cao ý thức về vệ sinh tay trong môi trường y tế.
7.1. Thực trạng an toàn người bệnh tại Việt Nam
Trong những năm gần đây, Việt Nam đã đạt được nhiều tiến bộ đáng kể trong lĩnh vực an toàn người bệnh. Tuy nhiên, vẫn còn nhiều thách thức cần được giải quyết:
- Nhiễm khuẩn bệnh viện: Tỷ lệ nhiễm khuẩn bệnh viện tại Việt Nam vẫn còn cao so với các nước trong khu vực. Theo số liệu gần đây, tỷ lệ này ở mức 7.8%, cao hơn so với Thái Lan (6.5%) và Singapore (4.2%).
- Sai sót trong kê đơn thuốc: Tỷ lệ sai sót trong kê đơn thuốc tại Việt Nam ở mức 5.2%, cao hơn so với các nước phát triển trong khu vực như Singapore (3.1%) và Nhật Bản (2.9%).
- Báo cáo sự cố tự nguyện: Mặc dù đã có cải thiện, tỷ lệ báo cáo sự cố tự nguyện tại Việt Nam (45%) vẫn thấp hơn so với các nước trong khu vực như Thái Lan (60%) và Singapore (78%).
- Tuân thủ vệ sinh tay: Tỷ lệ tuân thủ vệ sinh tay của nhân viên y tế tại Việt Nam đã được cải thiện đáng kể, đạt 65%, nhưng vẫn còn thấp hơn so với các nước phát triển trong khu vực.
7.2. Các sáng kiến và chương trình an toàn người bệnh tại Việt Nam
- Chương trình “Bệnh viện An toàn”:
- Triển khai từ năm 2013 bởi Bộ Y tế
- Mục tiêu: Xây dựng văn hóa an toàn trong các cơ sở y tế
- Kết quả: Đến năm 2020, 90% bệnh viện tuyến trung ương và tỉnh đã triển khai chương trình này
- Dự án “Nâng cao chất lượng khám, chữa bệnh”:
- Hợp tác giữa Bộ Y tế Việt Nam và Cơ quan Phát triển Quốc tế Hoa Kỳ (USAID)
- Tập trung vào cải thiện quy trình chăm sóc, quản lý chất lượng và an toàn người bệnh
- Đã triển khai tại 20 bệnh viện trọng điểm trên cả nước
- Áp dụng Bộ tiêu chí đánh giá chất lượng bệnh viện:
- Ban hành năm 2013, cập nhật năm 2016
- Bao gồm nhiều tiêu chí liên quan đến an toàn người bệnh
- Đã góp phần nâng cao nhận thức và cải thiện thực hành an toàn trong các bệnh viện
7.3. So sánh quốc tế và bài học kinh nghiệm
- So với Thái Lan:
- Thái Lan đã thành công trong việc giảm tỷ lệ nhiễm khuẩn bệnh viện thông qua chương trình “Clean Care is Safer Care” của WHO
- Bài học: Tăng cường áp dụng các hướng dẫn quốc tế và đầu tư vào đào tạo nhân viên y tế
- So với Singapore:
- Singapore có tỷ lệ báo cáo sự cố tự nguyện cao nhờ văn hóa “không đổ lỗi” và hệ thống báo cáo dễ sử dụng
- Bài học: Xây dựng văn hóa an toàn tích cực và đầu tư vào hệ thống công nghệ thông tin
- So với Nhật Bản:
- Nhật Bản đạt tỷ lệ tuân thủ vệ sinh tay cao nhờ chương trình đào tạo liên tục và giám sát chặt chẽ
- Bài học: Tập trung vào đào tạo liên tục và tạo động lực cho nhân viên y tế
8. Đề xuất chiến lược cải thiện an toàn người bệnh tại Việt Nam
Dựa trên phân tích thực trạng và bài học kinh nghiệm quốc tế, chúng tôi đề xuất một số chiến lược sau để cải thiện an toàn người bệnh tại Việt Nam:
- Tăng cường đào tạo và nâng cao nhận thức:
- Lồng ghép nội dung an toàn người bệnh vào chương trình đào tạo y khoa
- Tổ chức các khóa đào tạo liên tục cho nhân viên y tế
- Phát động các chiến dịch truyền thông về an toàn người bệnh
- Cải thiện hệ thống báo cáo và học hỏi từ sự cố:
- Phát triển hệ thống báo cáo sự cố điện tử dễ sử dụng
- Xây dựng văn hóa “không đổ lỗi” trong các cơ sở y tế
- Thiết lập cơ chế phản hồi và chia sẻ bài học từ các sự cố
- Đẩy mạnh ứng dụng công nghệ:
- Triển khai hệ thống kê đơn điện tử trên toàn quốc
- Áp dụng AI và machine learning trong dự đoán và phòng ngừa sự cố
- Phát triển các ứng dụng hỗ trợ ra quyết định lâm sàng
- Tăng cường hợp tác quốc tế:
- Tham gia tích cực vào các sáng kiến an toàn người bệnh toàn cầu
- Hợp tác với các tổ chức quốc tế để nhận hỗ trợ kỹ thuật và tài chính
- Tổ chức các hội thảo và diễn đàn quốc tế về an toàn người bệnh
- Cải thiện môi trường làm việc cho nhân viên y tế:
- Giảm tải công việc và stress cho nhân viên y tế
- Cải thiện điều kiện làm việc và trang thiết bị
- Xây dựng chế độ đãi ngộ và khen thưởng phù hợp
- Tăng cường sự tham gia của người bệnh:
- Phát triển các chương trình giáo dục sức khỏe cho người bệnh
- Khuyến khích người bệnh tham gia vào quá trình ra quyết định
- Thiết lập cơ chế phản hồi và đánh giá từ phía người bệnh
Kết luận
An toàn người bệnh là một vấn đề phức tạp và đa chiều, đòi hỏi sự nỗ lực liên tục và sự phối hợp của nhiều bên liên quan. Mặc dù Việt Nam đã đạt được những tiến bộ đáng kể trong lĩnh vực này, vẫn còn nhiều thách thức cần được giải quyết.
Thông qua việc học hỏi từ kinh nghiệm quốc tế, áp dụng các công nghệ tiên tiến, và tập trung vào xây dựng văn hóa an toàn, Việt Nam có thể tiếp tục cải thiện an toàn người bệnh, nâng cao chất lượng chăm sóc y tế và xây dựng một hệ thống y tế đáng tin cậy cho người dân.
Ngày An toàn người bệnh thế giới 17/9 là một cơ hội quan trọng để nhìn nhận lại những thành tựu đã đạt được, đồng thời cam kết mạnh mẽ hơn nữa trong việc đảm bảo an toàn cho mọi người bệnh. Với sự nỗ lực không ngừng của toàn ngành y tế và sự hỗ trợ từ cộng đồng, chúng ta có thể hy vọng vào một tương lai nơi mỗi người bệnh đều được chăm sóc an toàn và hiệu quả.
Ths.Bs. Lê Đình Sáng – Phòng Quản lý chất lượng
Tài liệu tham khảo
- World Health Organization. (2019). Patient Safety: Global action on patient safety. Report by the Director-General. Genev
a: WHO.
- Kohn, L. T., Corrigan, J. M., & Donaldson, M. S. (Eds.). (2000). To err is human: building a safer health system. National Academies Press.
- Bộ Y tế Việt Nam. (2016). Bộ Tiêu chí Chất lượng bệnh viện Việt Nam. Hà Nội: Nhà xuất bản Y học.
- Agency for Healthcare Research and Quality. (2019). National Healthcare Quality and Disparities Report. Rockville, MD: AHRQ.
- Leape, L. L., & Berwick, D. M. (2005). Five years after To Err Is Human: what have we learned?. Jama, 293(19), 2384-2390.
- Pronovost, P., Needham, D., Berenholtz, S., Sinopoli, D., Chu, H., Cosgrove, S., … & Goeschel, C. (2006). An intervention to decrease catheter-related bloodstream infections in the ICU. New England Journal of Medicine, 355(26), 2725-2732.
- Bates, D. W., & Singh, H. (2018). Two decades since To Err Is Human: an assessment of progress and emerging priorities in patient safety. Health Affairs, 37(11), 1736-1743.
- Nguyễn Thị Huỳnh Như, Trần Quang Huy. (2020). Thực trạng và giải pháp nâng cao an toàn người bệnh tại các bệnh viện Việt Nam. Tạp chí Y học Việt Nam, 495(1), 138-142.



