Hình 1. Cân bằng dịch trong cơ thể. Tỉ lệ mất nước theo vị trí trong cơ thể. Reber E, Gomes F, Dahn IA, Vasiloglou MF, Stanga Z. Management of Dehydration in Patients Suffering Swallowing Difficulties. J Clin Med 2019 Nov 8;8(11):1923. Reproduced with permission under Creative Commons Attribution 4.0 International license.

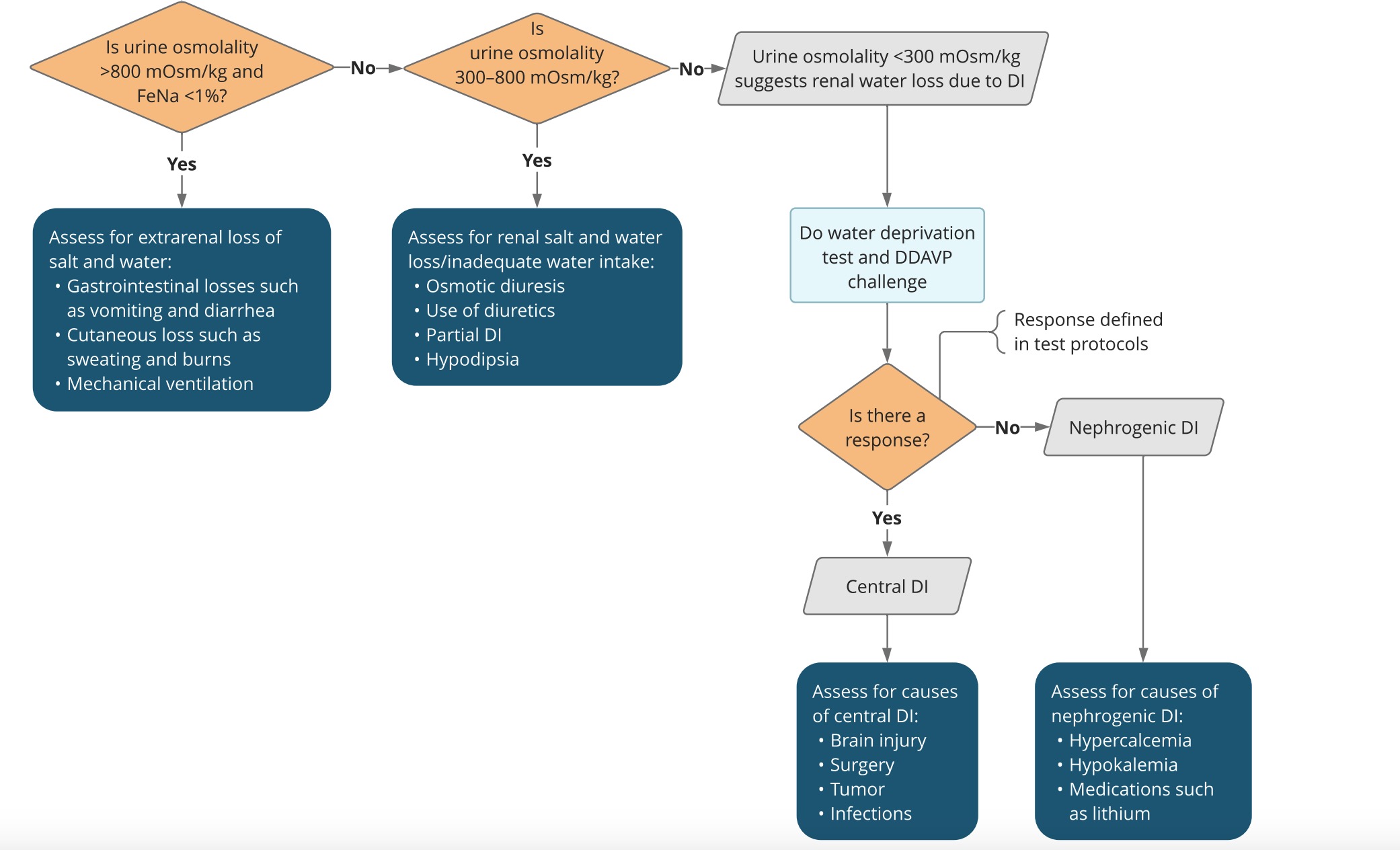
Hình 3. Thuật toán đánh giá tăng natri máu. Phỏng theo Postgrad Med 2016;128:299, Endocrinol Metab 2016;30:189. Bản quyền ©2021 Dịch vụ thông tin EBSCO. (Thuật toán được xem xét vào năm 2021)
Hình 3. Cơ chế điều hòa natri và nước. Abbreviations: ADH, antidiuretic hormone; s-Na, serum sodium; s-osmolarity, serum osmolarity.
Reber E, Gomes F, Dahn IA, Vasiloglou MF, Stanga Z. Management of Dehydration in Patients Suffering Swallowing Difficulties. J Clin Med 2019 Nov;8(11):1923.
| Lượng nước thiếu hụt(L) = tổng lượng nước trong cơ thể* × ([natri huyết tương (tính bằng mmol/L)/140] – 1) |
| * tổng lượng nước trong cơ thể = (0,4-0,5) × trọng lượng nạc cơ thể (tính bằng kg) |
| độ thanh thải nước không có chất điện giải (tính bằng mL/giờ) = tốc độ dòng nước tiểu (tính bằng mL/giờ) – tốc độ dòng nước tiểu × (natri nước tiểu [tính bằng mmol/L] + kali trong nước tiểu [tính bằng mmol/L]/natri huyết thanh [tính bằng mmol/L]) |
| thay đổi natri huyết thanh hàng giờ (tính bằng mL/giờ) = (natri truyền [tính bằng mmol/L] – natri huyết thanh [tính bằng mmol/L])/(tổng lượng nước trong cơ thể + 1) |
|
TÓM TẮT NGHIÊN CỨU
điều chỉnh nhanh tăng natri máu với tốc độ >0,5 mmol/L mỗi giờ dường như không làm tăng tỷ lệ tử vong trong 30 ngày so với tốc độ điều chỉnh chậm hơn ở bệnh nhân hồi sức người lớn bị tăng natri máu
TÓM TẮT NGHIÊN CỨU
Lọc máu tĩnh mạch-tĩnh mạch liên tục với dịch thay thế gradient natri được báo cáo làm điều chỉnh tăng natri máu cấp tính ở bệnh nhân bị bỏng nặng
TÓM TẮT NGHIÊN CỨU
hydrochlorothiazide có thể không làm giảm nồng độ natri huyết thanh hoặc tăng bài tiết natri trong nước tiểu ở bệnh nhân tăng natri máu mắc phải trong đơn vị chăm sóc đặc biệt
Hình 4. Truyền dịch xâm nhập qua các ngăn cơ thể
Phân vùng ngăn chứa dịch sau khi truyền tĩnh mạch. Chữ viết tắt: ECV, thể tích ngoại bào; ICV, thể tích nội bào; IVF, dịch nội mạch; ISF, dịch kẽ; NaCl, natri clorua.
Reber E, Gomes F, Dahn IA, Vasiloglou MF, Stanga Z. Quản lý mất nước ở bệnh nhân gặp khó khăn khi nuốt. J Clin Med 2019 Nov 8;8( 11):1923.
TÓM TẮT NGHIÊN CỨU
TÓM TẮT NGHIÊN CỨU
TÓM TẮT NGHIÊN CỨU
TÓM TẮT NGHIÊN CỨU
TÓM TẮT NGHIÊN CỨU
TÓM TẮT NGHIÊN CỨU
| Thiếu nước tự do (mL) = 4 (mL/kg) × Trọng lượng cơ thể thực tế (tính bằng kg) × natri huyết thanh thay đổi mong muốn (tính bằng mmol/L) |
TÓM TẮT NGHIÊN CỨU
tỷ lệ điều chỉnh natri huyết thanh > 0,5 mEq/L/giờ (0,5 mmol/L/giờ) liên quan đến tăng nguy cơ tử vong và co giật ở trẻ sơ sinh bị mất nước tăng natri máu được đưa vào đơn vị chăm sóc đặc biệt cho trẻ sơ sinh
TÓM TẮT NGHIÊN CỨU
tỷ lệ bù nước cao hơn và tỷ lệ giảm natri huyết thanh cao hơn cả hai đều liên quan đến tăng nguy cơ phù não ở trẻ em bị mất nước tăng natri máu
The references listed below are used in this DynaMed topic primarily to support background information and for guidance where evidence summaries are not felt to be necessary. Most references are incorporated within the text along with the evidence summaries.
Bệnh viện Hữu nghị đa khoa Nghệ An tổ chức chương trình “Sạch thơm mái tóc – Ấm tình yêu thương”
Bệnh viện Hữu nghị đa khoa Nghệ An cấp cứu, phẫu thuật kịp thời 05 bệnh nhân đa chấn thương nặng
Can thiệp mạch vành trong “giờ vàng” – Bệnh viện Hữu nghị đa khoa Nghệ An cứu sống bệnh nhân người nước ngoài bị nhồi máu cơ tim cấp
Bệnh viện Hữu nghị đa khoa Nghệ An chia sẻ kinh nghiệm quản lý y tế với Bệnh viện Đa khoa tỉnh Thanh Hóa

Copyright © 2026 BỆNH VIỆN HỮU NGHỊ ĐA KHOA NGHỆ AN