- Pheochromocytomas không triệu chứng hoặc paragangliomas (PPGL) thường được chẩn đoán ngẫu nhiên ở những bệnh nhân:
- một khối tuyến thượng thận hoặc sau phúc mạc trên hình ảnh được thực hiện vì những lý do không liên quan
- kết quả xét nghiệm sinh hóa hoặc hình ảnh bất thường trong quá trình theo dõi một người có nguy cơ di truyền hoặc trong quá trình sàng lọc một thành viên gia đình có nguy cơ
- Nghi ngờ pheochromocytoma hoặc paraganglioma ở những bệnh nhân có biểu hiện lâm sàng nhất quán cộng với bất kỳ điều nào sau đây:
- tăng huyết áp dễ bay hơi, hoặc kháng trị liệu
- phản ứng huyết áp nghịch lý trong khi phẫu thuật hoặc gây mê
- Incidentaloma tuyến thượng thận (incidentaloma là một khối u thượng thận không có triệu chứng lâm sàng được phát hiện một cách tình cờ trong quá trình thăm dò hình ảnh cho một bệnh lý khác)
- Cơn hoảng sợ đột ngột
- tiền sử gia đình mắc hội chứng di truyền liên quan đến pheochromocytoma hoặc paraganglioma
- Các loại thuốc được biết là dẫn đến khủng hoảng hoặc gây ra các tác dụng phụ ở những người bị pheochromocytoma hoặc paraganglioma
- Chẩn đoán xác định pheochromocytoma hoặc paraganglioma giao cảm đòi hỏi bằng chứng sinh hóa về sự giải phóng quá mức catecholamine và định vị giải phẫu của khối u.
- Đo metanephrine trong huyết tương và nước tiểu (Khuyến cáo mạnh). Ở khoảng 80% bệnh nhân bị pheochromocytoma, metanephrine huyết tương được báo cáo là tăng cao hơn 4 lần giới hạn trên của mức bình thường.
- Cân nhắc xét nghiệm ức chế clonidine để phân biệt các xét nghiệm metanephrine huyết tương dương tính giả và dương tính thật, hoặc trong việc đánh giá bệnh nhân có nồng độ catecholamine và metanephrine ranh giới.
- Thực hiện các thăm dò hình ảnh để định vị khối u sau khi chẩn đoán sinh hóa được thiết lập (Khuyến nghị mạnh mẽ).
- Định vị khối u là cần thiết vì những khối u này không thể được phân biệt bởi các đặc điểm mô học.
- Thực hiện chụp cắt lớp vi tính bụng (CT) hoặc chụp cộng hưởng từ (MRI).
- Nếu hình ảnh bụng âm tính, hãy xem xét chụp MRI đáy sọ, cổ, ngực và xương chậu.
- Do tăng nguy cơ mắc các khối u bổ sung hoặc bệnh di căn, nếu khối u kích thước lớn (ví dụ: đường kính > 6 cm) hoặc ngoài tuyến thượng thận, đa ổ (trừ nền sọ và paragangliomas cổ), hoặc tái phát, hãy cân nhắc thực hiện chụp ảnh chức năng bằng bất kỳ cách nào sau đây:
- F-fluorodeoxyglucose (F-FDG)-PET-CT
- xạ hình dán nhãn I metaiodobenzylguanidine (I-MIBG)
- Ga-DOTATATE-PET-CT ·
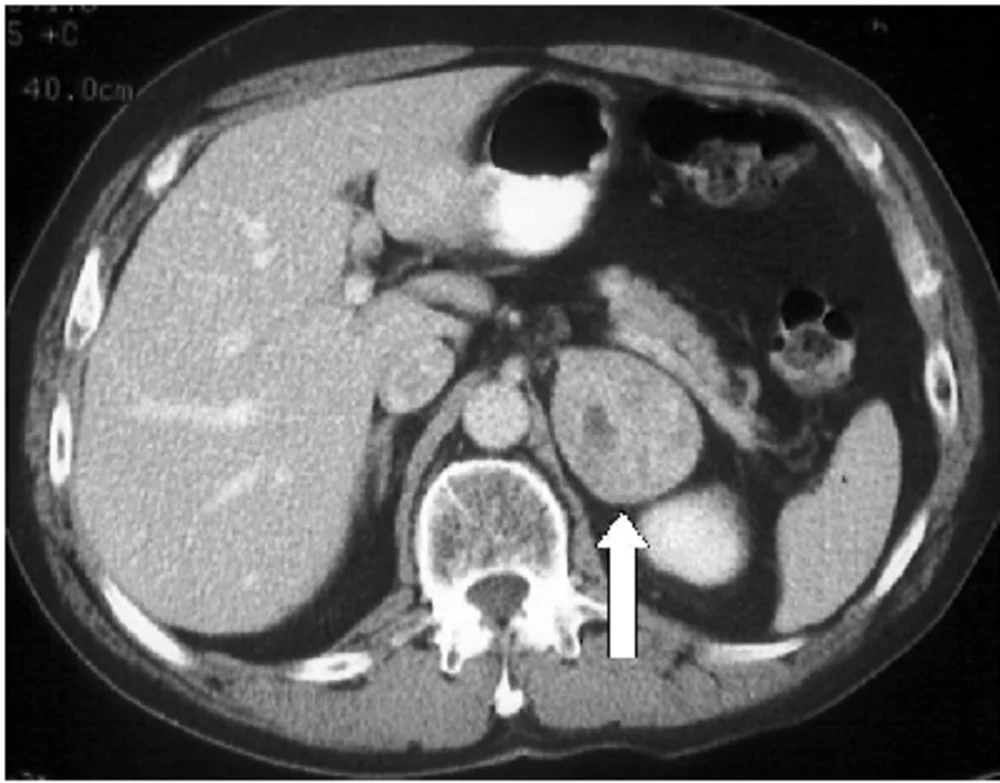
Hình 1. Pheochromocytoma tuyến thượng thận trái Biểu hiện không đồng nhất 5 cm (2 inch), tăng độ tương phản, pheochromocytoma tuyến thượng thận trái (mũi tên) trên CT tuyến thượng thận tăng cường độ tương phản. Viết tắt: CT, chụp cắt lớp vi tính.
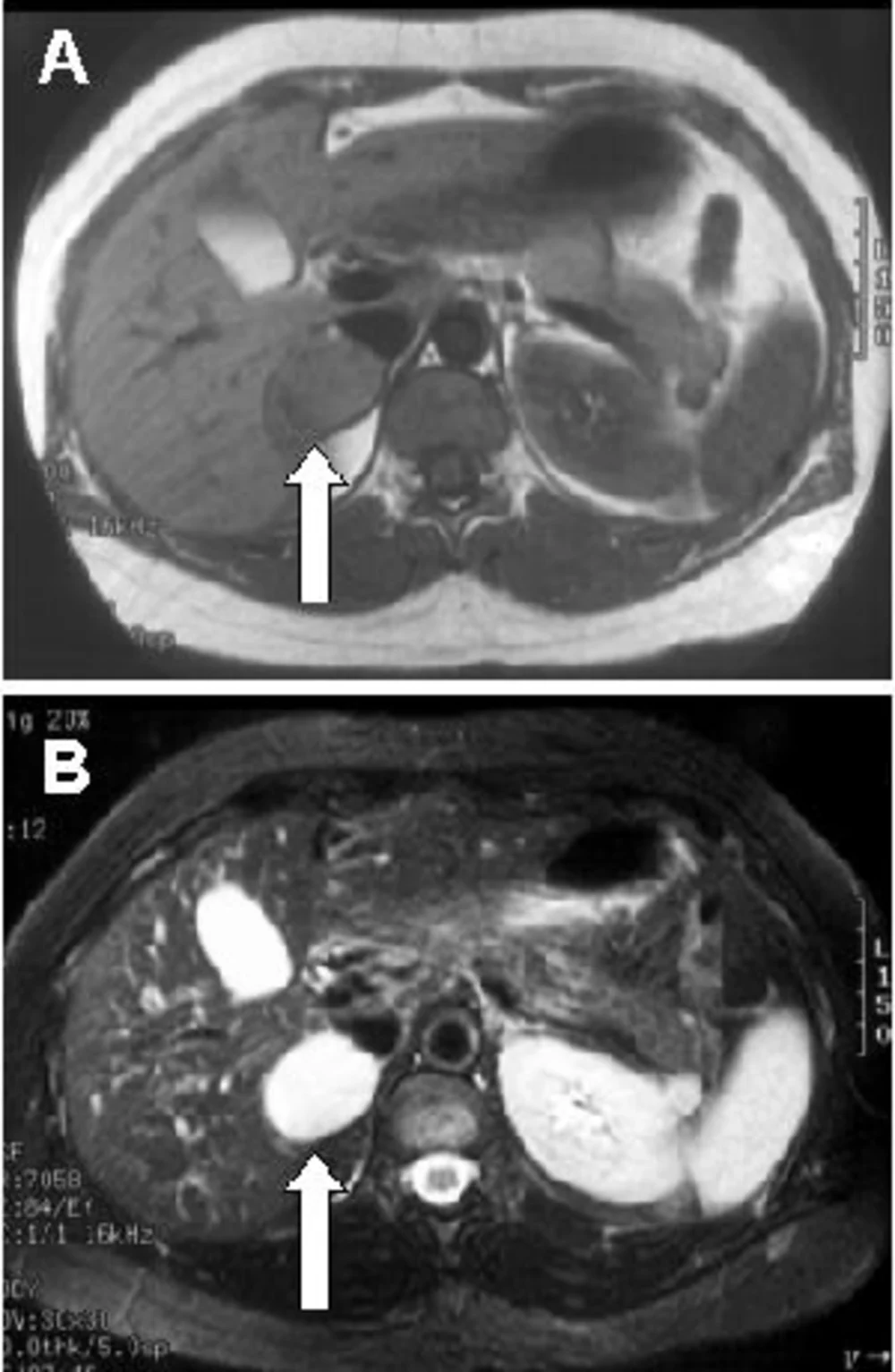
Hình 2. Hình ảnh cộng hưởng từ tuyến thượng thận
A) Hình ảnh có trọng số T1 cho thấy khối u 6 cm (2,4 inch) phát sinh từ tuyến thượng thận phải (mũi tên). B) Hình ảnh trọng số T2 cho thấy cường độ tín hiệu cao phù hợp với pheochromocytoma (mũi tên). Khi cắt bỏ tuyến thượng thận nội soi, một pheochromocytoma 6- x 5- x 4,5 cm (2,4- x 2- x 1,8 inch) đã được loại bỏ.
- Sau khi chẩn đoán được thiết lập, hãy thực hiện xét nghiệm di truyền để phát hiện đột biến đặc hiệu nhằm hướng dẫn điều trị và theo dõi tiếp theo.
- Chẩn đoán bệnh di căn dựa trên bằng chứng về khối u ở những vị trí mà tế bào chromaffin thường không xuất hiện (không có xét nghiệm giải phẫu bệnh lý đáng tin cậy nào có thể phân biệt giữa khối u nguyên phát không di căn và di căn).
