TỔNG QUAN
Hạ natri máu là tình trạng nồng độ natri huyết thanh thấp hơn 135 mEq/L. Hạ natri máu có thể xảy ra ở những bệnh nhân suy tim, đặc biệt là những bệnh nhân có phân suất tống máu thất trái giảm.
BỆNH SINH
Giống như hầu hết các nguyên nhân gây hạ natri máu khác, suy tim (với phân suất tống máu giảm hoặc bảo tồn) làm suy yếu khả năng bài tiết nước uống vào bằng cách tăng nồng độ hormone chống bài niệu (ADH). Khi cung lượng tim và huyết áp hệ thống giảm, các hormone “giảm thể tích máu”, chẳng hạn như renin (sau đó làm tăng hình thành angiotensin II), hormone chống bài niệu (ADH) và norepinephrine, sẽ phản ứng [1-3] . Mặc dù bệnh nhân bị phù do suy tim có thể tích huyết tương và dịch ngoại bào tăng, cơ thể nhận thấy sự suy giảm thể tích (giảm thể tích máu động mạch hiệu dụng) do cung lượng tim thấp làm giảm áp lực tưới máu các thụ thể áp suất trong xoang cảnh và tiểu động mạch hướng thận (tiểu động mạch đến).
CÁC YẾU TỐ DỰ ĐOÁN TIÊN LƯỢNG BẤT LỢI
Cả sự giải phóng ADH và sự giảm nồng độ natri huyết thanh liên quan đều song hành với mức độ nghiêm trọng của suy tim. Mối quan hệ này có tầm quan trọng về mặt tiên lượng vì khả năng sống sót của bệnh nhân giảm đáng kể (so với bệnh nhân có natri máu bình thường) khi nồng độ natri huyết thanh giảm xuống dưới 137 mEq/L. (Hình 1)
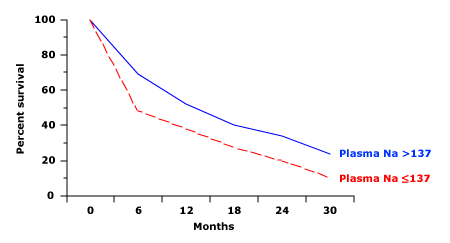
Hình 1. Tỷ lệ sống sót theo thời gian ở những bệnh nhân bị suy tim mạn tính nặng và phân suất tống máu thất trái dưới 30%, những người lúc bắt đầu nghiên cứu có nồng độ natri huyết tương bình thường (lớn hơn 137 mEq/L, đường liền nét) hoặc hạ natri máu <= 137 mEq/L, đường đứt nét). Khả năng sống sót giảm đáng kể ở những bệnh nhân bị hạ natri máu. Tỷ lệ sống sót rất thấp (khoảng 15% sau 12 tháng) ở những người có nồng độ natri huyết tương ban đầu nhỏ hơn hoặc bằng 130 mEq/L. Nguồn: Lee WH, Packer M. Circulation 1986; 73:257.
Ngoài giá trị tiên lượng lâu dài, hạ natri máu còn là một yếu tố dự báo bất lợi về kết cục ngắn hạn ở những bệnh nhân nhập viện vì suy tim nặng hơn [7-9]. Điều này đã được minh họa trong một phân tích hậu kiểm từ Kết quả của một thử nghiệm triển vọng dùng Milrinone tiêm tĩnh mạch để điều trị đợt cấp của suy tim mạn tính (OPTIME-CHF) đối với liệu pháp milrinone ở 949 bệnh nhân như vậy [7]. Những bệnh nhân ở nhóm có natri huyết thanh thấp nhất (trung bình 134 mEq/L [khoảng 132 đến 135 mEq/L]) có tỷ lệ tử vong tăng đáng kể cả trong bệnh viện (5,9 so với 1 đến 2,3% ở các nhóm khác) và sau 30 ngày ( 15,9 so với 6,4 đến 7,8%).
BIỂU HIỆN LÂM SÀNG
Hạ natri máu ở bệnh nhân suy tim thường phát triển chậm (song song với tốc độ tiến triển của bệnh tim) và không có triệu chứng rõ ràng cho đến khi nồng độ natri huyết thanh giảm xuống dưới 120 mEq/L. Những bệnh nhân như vậy mắc bệnh tim nặng và tiên lượng xấu.
Có thể một số bệnh nhân bị hạ natri máu mãn tính ở mức độ trung bình (natri huyết thanh 120 đến 129 mEq/L) có các biểu hiện thần kinh khó nhận thấy có thể được cải thiện bằng cách tăng dần natri huyết thanh. Chúng bao gồm giảm điểm trong các bài kiểm tra về chức năng tâm thần, xã hội và thể chất và ở những bệnh nhân lớn tuổi, tình trạng mất vững và té ngã.
ĐIỀU TRỊ
Chỉ định
Các chỉ định chính cho liệu pháp đặc hiệu để điều chỉnh hạ natri máu là nồng độ natri huyết thanh dưới 120 mEq/L (hạ natri máu nặng), sự hiện diện của các triệu chứng có thể là do hạ natri máu và sự lo ngại hạ natri máu không có triệu chứng có thể khiến bệnh nhân bị ngã, gãy xương.
Liệu pháp
Hạn chế dịch
Hạn chế lượng dịch đưa vào là phương pháp điều trị chính ở những bệnh nhân bị hạ natri máu có triệu chứng hoặc nặng hơn và nặng nhưng nhìn chung không hữu ích ở những bệnh nhân ổn định.
Thuốc ức chế ACE và thuốc lợi tiểu quai
Thuốc ức chế ACE và thuốc lợi tiểu quai có thể làm tăng nồng độ natri huyết thanh thông qua một hoặc nhiều cơ chế sau:
Thuốc ức chế ACE và ARB cải thiện chức năng tim. Sự gia tăng cung lượng tim sau khi ức chế angiotensin có thể làm giảm sự giải phóng ADH và norepinephrine.
Thuốc ức chế ACE (thông qua việc tạo ra prostaglandin tại chỗ) dường như đối kháng tác dụng của ADH trên ống góp, do đó làm giảm tái hấp thu nước tại vị trí này.
Thuốc lợi tiểu quai làm giảm gradient nồng độ trong tủy thận, do đó làm giảm động lực tái hấp thu nước ở ống góp.
Thuốc đối kháng thụ thể Vasopressin
Có nhiều thụ thể cho vasopressin (ADH): thụ thể V1a, V1b và V2. Các thụ thể V2 chủ yếu làm trung gian cho phản ứng chống bài niệu, trong khi các thụ thể V1a và V1b chủ yếu làm trung gian cho sự co mạch và giải phóng adrenocorticotropin, tương ứng [15,16].
Thuốc đối kháng thụ thể vasopressin tạo ra tác dụng lợi tiểu nước chọn lọc mà không ảnh hưởng đến bài tiết natri và kali [15,16]. Việc mất nước tự do sau đó sẽ có xu hướng điều chỉnh tình trạng hạ natri máu. Khát nước tăng lên đáng kể với các tác nhân này, điều này có thể hạn chế sự gia tăng natri huyết thanh [10].
Một số công thức dạng uống, bao gồm tolvaptan , satavaptan và lixivaptan, có tác dụng chọn lọc đối với thụ thể V2, trong khi thuốc tiêm tĩnh mạch, conivaptan , chặn cả thụ thể V2 và V1a. Hiện chỉ có tolvaptan và conivaptan có sẵn ở Hoa Kỳ; cả hai đều được chấp thuận để điều trị hạ natri máu ở bệnh nhân suy tim. Nói chung, tolvaptan không nên được sử dụng lâu hơn 30 ngày và không nên sử dụng ở những bệnh nhân mắc bệnh gan (bao gồm cả xơ gan) [17].
Tuy nhiên, tolvaptan và, khi được chấp thuận sử dụng, các thuốc đối kháng thụ thể V2 chọn lọc đường uống khác có thể có vai trò trong việc kiểm soát hạ natri máu ở bệnh nhân suy tim mạn tính khi các lựa chọn điều trị khác không làm tăng natri huyết thanh trên 120 mEq/L và/hoặc cải thiện triệu chứng hạ natri máu.
Hiệu quả – Ở những bệnh nhân bị suy tim, conivaptan tạo ra tác dụng lợi tiểu nước, làm tăng nồng độ natri huyết thanh và thông qua sự phong tỏa thụ thể V1a, làm giảm hậu tải, có thể cải thiện huyết động toàn thân ở những bệnh nhân bị suy tim với phân suất tống máu giảm [18] . Nó có thể hữu ích ở những bệnh nhân suy tim bị hạ natri máu có triệu chứng và là một phần của chế độ lợi tiểu trong việc kiểm soát bệnh nhân hạ natri máu do quá tải chất lỏng. Tuy nhiên, hạ huyết áp có thể hạn chế việc sử dụng nó.
Thuốc đối kháng thụ thể V2 chọn lọc bằng đường uống, tolvaptan , làm tăng nồng độ natri huyết thanh ở bệnh nhân suy tim [10,19-21]. Tầm quan trọng của hiệu ứng này đã được chứng minh trong hai thử nghiệm ngẫu nhiên:
●Thử nghiệm EVEREST Outcome bao gồm hơn 4100 bệnh nhân nhập viện vì suy tim nặng hơn được chỉ định ngẫu nhiên dùng tolvaptan hoặc giả dược [19]. Trong số khoảng 330 bệnh nhân có nồng độ natri huyết thanh ban đầu dưới 134 mEq/L, tolvaptan làm tăng đáng kể natri huyết thanh trong vòng 7 ngày đầu tiên (5,5 so với 1,9 mEq/L với giả dược). Sự khác biệt có xu hướng trở nên nhỏ hơn theo thời gian. Không có sự cải thiện về kết quả lâu dài ở những bệnh nhân dùng tolvaptan (hầu hết trong số họ không bị hạ natri máu).
●Nghiên cứu về mức độ tăng dần của Tolvaptan trong các thử nghiệm hạ natri máu 1 và 2 (SALT-1 và SALT-2) bao gồm 138 bệnh nhân hạ natri máu bị suy tim mạn tính cũng như các bệnh nhân hạ natri máu bị xơ gan và hội chứng tiết hormone chống bài niệu không thích hợp (SIADH), những người này được phân ngẫu nhiên vào nhóm tolvaptan hoặc giả dược [10]. Tolvaptan làm tăng natri huyết thanh nhiều hơn đáng kể so với giả dược (khoảng 7 so với 2,5 mEq/L).
Trong số tất cả các bệnh nhân (tức là không giới hạn ở những người bị suy tim) có nồng độ natri huyết thanh dưới 130 mEq/L lúc ban đầu, tolvaptan cũng liên quan đến sự cải thiện có ý nghĩa thống kê về điểm số trạng thái tâm thần. Tuy nhiên, sự khác biệt này có tầm quan trọng lâm sàng không chắc chắn và thời gian theo dõi chỉ là 30 ngày.
Trong một nghiên cứu mở rộng nhãn mở (gọi là SALTWATER), 111 bệnh nhân được điều trị bằng tolvaptan trong thời gian theo dõi trung bình gần hai năm [22]. Natri huyết thanh trung bình được duy trì ở mức hơn 135 mEq/L so với 131 mEq/L lúc ban đầu. Các phản ứng tương tự ở bệnh suy tim và SIADH và khiêm tốn hơn ở bệnh xơ gan. Các tác dụng phụ chính là đi tiểu thường xuyên, khát nước, khô miệng, mệt mỏi, tiểu nhiều và khát nhiều. Các tác dụng phụ có thể hoặc có thể liên quan đến tolvaptan đã dẫn đến việc ngừng điều trị ở sáu bệnh nhân (5,4%).
Thuốc lợi tiểu quai kết hợp với nước muối ưu trương
Truyền nước muối ưu trương kết hợp với thuốc lợi tiểu quai đã được sử dụng để điều trị hạ natri máu do SIADH gây ra. Bằng cách ngăn chặn sự tạo ra gradient nồng độ trong tủy thận, thuốc lợi tiểu quai làm cho nước tiểu ít cô đặc hơn và tăng mất nước không có chất điện giải; thay thế lượng natri mất qua nước tiểu bằng nước muối ưu trương ngăn ngừa sự suy giảm thể tích. Nếu lượng natri và kali bị mất qua đường tiểu được thay thế thì hệ quả thực tế là sự tăng mất nước tự do. Sự kết hợp tương tự có thể được sử dụng để điều trị hạ natri máu ở bệnh nhân suy tim.
Mặc dù vẫn còn là một liệu pháp gây tranh cãi, việc truyền 150 mL natri clorid 3% trong 30 phút cùng với thuốc lợi tiểu quai liều cao đã được báo cáo là có hiệu quả và dung nạp tốt ở bệnh nhân suy tim; một số nghiên cứu cho thấy phương pháp này giúp giảm tắc nghẽn hiệu quả hơn, cải thiện tình trạng hạ natri máu và bảo tồn chức năng thận tốt hơn so với chỉ dùng thuốc lợi tiểu [26-28]
Cơ chế tạo nên những lợi ích này có thể là do sự suy giảm hoạt động của chất đồng vận chuyển Na-K-2Cl và biểu hiện angiotensinogen do dung dịch muối ưu trương , do đó ngăn chặn sự tái hấp thu natri quá mức ở nhánh lên dày của quai Henle, do đó giảm thiểu tình trạng quá tải thể tích [29] .
TÓM LƯỢC Ý CHÍNH:
1) Hạ natri máu là một biến chứng phổ biến và nghiêm trọng của suy tim.
2) Điều quan trọng là phải nhận biết và điều trị hạ natri máu ở bệnh nhân suy tim để cải thiện kết quả lâm sàng.
3) Không có bằng chứng nào cho thấy việc điều chỉnh hạ natri máu giúp cải thiện các bất thường về huyết động liên quan đến suy tim mạn tính nặng hoặc cải thiện kết quả lâm sàng. Do đó, chỉ định chính cho liệu pháp đặc hiệu để điều chỉnh tình trạng hạ natri máu là nồng độ natri huyết thanh dưới 120 mEq/L (hạ natri máu nặng) và/hoặc sự hiện diện của các triệu chứng có thể là do hạ natri máu.
4) Hạn chế uống nước là phương pháp điều trị chính ở bệnh nhân suy tim bị hạ natri máu.
5) Ức chế angiotensin bằng thuốc ức chế men chuyển angiotensin (ACE) hoặc thuốc ức chế thụ thể angiotensin II (ARB) và thuốc lợi tiểu quai có thể làm tăng nồng độ natri huyết thanh.
6) Tolvaptan và, khi được chấp thuận sử dụng, các thuốc đối kháng thụ thể V2 chọn lọc đường uống khác có thể có vai trò trong việc kiểm soát tình trạng hạ natri máu ở bệnh nhân suy tim mạn tính khi các lựa chọn điều trị khác không làm tăng natri huyết thanh lên trên 120 mEq/L và/hoặc cải thiện các triệu chứng của hạ natri máu. Tuy nhiên, do khả năng gây độc cho gan, không nên sử dụng tolvaptan lâu hơn 30 ngày ở bất kỳ bệnh nhân nào và không nên dùng cho bệnh nhân mắc bệnh gan (bao gồm cả xơ gan).
Nguồn: Uptodate, Dịch và biên tập: Bs Lê Đình Sáng, Khoa Nội tiết
TÀI LIỆU THAM KHẢO:
Đảng uỷ Bệnh viện Hữu nghị đa khoa Nghệ An tổ chức hội nghị: “Học tập và làm theo tư tưởng, đạo đức, phong cách Hồ Chí Minh về thực hành dân chủ, tăng cường pháp chế, đảm bảo kỷ cương xã hội” và các tác phẩm của đồng chí Tổng Bí thư Nguyễn Phú Trọng”
Bệnh viện Hữu nghị đa khoa Nghệ An tổ chức Hội nghị sơ kết công tác bệnh viện 6 tháng đầu năm 2024 và triển khai kế hoạch 6 tháng cuối năm 2024
Các tập thể, cá nhân Công đoàn Bệnh viện HNĐK Nghệ An được biểu dương, khen thưởng trong chương trình “Hội nghị sơ kết công tác công đoàn 6 tháng đầu năm và triển khai nhiệm vụ 6 tháng cuối năm 2024” do Công đoàn ngành Y tế Nghệ An tổ chức
Nâng Mũi Cấu Trúc L-Line

Copyright © 2024 BỆNH VIỆN HỮU NGHỊ ĐA KHOA NGHỆ AN