Tầm quan trọng của việc kiểm soát đường huyết tích cực để bảo vệ chống lại bệnh vi mạch và tim mạch (CVD) ở bệnh tiểu đường đã được nghiên cứu đối với bệnh tiểu đường loại 1 trong nghiên cứu Kiểm soát và Biến chứng Đái tháo đường (DCCT) /Dịch tễ học về các can thiệp và biến chứng của bệnh đái tháo đường (EDIC) [1,2] . Mặc dù lợi ích của việc kiểm soát đường huyết đối với bệnh vi mạch ở bệnh tiểu đường loại 2 đã được ghi nhận trong Nghiên cứu triển vọng về bệnh tiểu đường ở Vương quốc Anh (UKPDS), nhưng vai trò của nó trong việc giảm nguy cơ tim mạch vẫn chưa được xác định tương tự.
CHỌN MỤC TIÊU ĐƯỜNG HUYẾT
Việc lựa chọn một HbA1C mục tiêu thích hợp nên được cá nhân hóa dựa trên các tình trạng bệnh đi kèm và tình trạng chức năng, cân bằng giữa lợi ích tiềm năng của việc cải thiện kiểm soát đường huyết với nguy cơ hạ đường huyết và tăng cân.
● Hầu hết bệnh nhân – Mục tiêu điều trị hợp lý cho hầu hết bệnh nhân có thể là giá trị A1C ≤7% (sử dụng Thử nghiệm kiểm soát bệnh tiểu đường và biến chứng [DCCT]/Thử nghiệm được chỉ định của Vương quốc Anh về bệnh tiểu đường [UKPDS] trong đó giới hạn trên của bình thường là 6%). Để đạt được mục tiêu A1C, đường huyết lúc đói từ 80 đến 130 mg/dL (4,4 đến 7,2 mmol/L) và đường huyết sau ăn (90 đến 120 phút sau bữa ăn) dưới 180 mg/dL (10 mmol/L) ) đã được đưa ra dưới dạng mục tiêu, nhưng các mức đạt được cao hơn có thể đủ (bảng 1) [3,4].
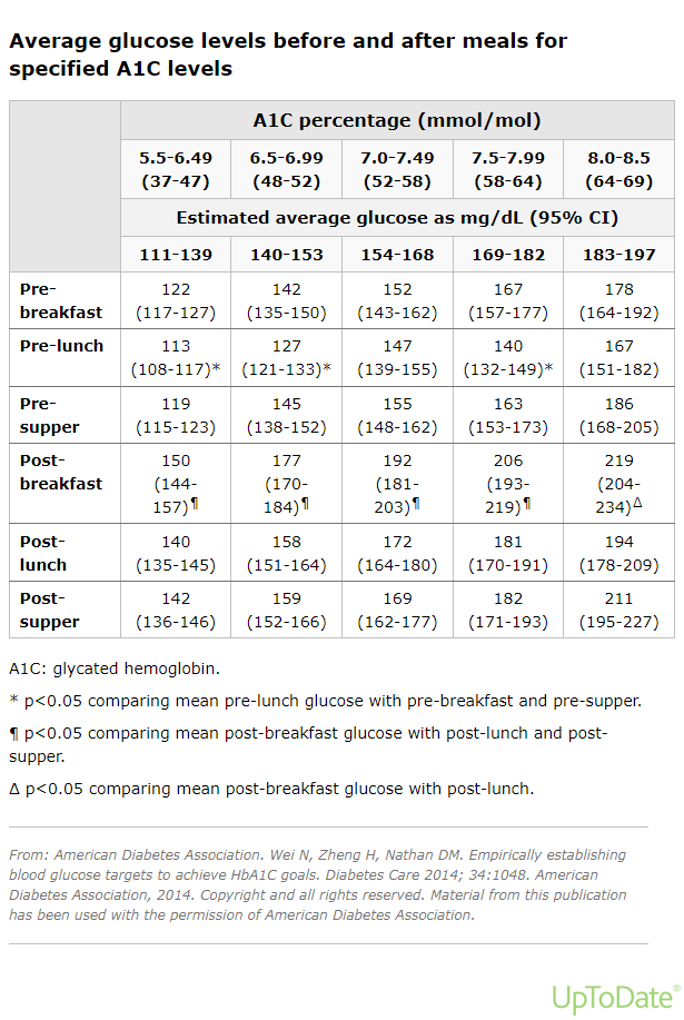
Bảng 1. Đường huyết trung bình trước và sau ăn tương quan với HbA1C
● Bệnh nhân lớn tuổi hoặc những người có biến chứng hoặc bệnh đi kèm – Mục tiêu HbA1C nên được đặt cao hơn một chút (ví dụ: <8% hoặc cao hơn) cho những bệnh nhân có tiền sử hạ đường huyết nặng, bệnh nhân có tuổi thọ hạn chế, trẻ em rất nhỏ hoặc người lớn tuổi, và những cá nhân có các biến chứng nặng hoặc các tình trạng bệnh tiến triểnđi kèm.
Kiểm soát đường huyết được cải thiện làm giảm nguy cơ biến chứng vi mạch ở bệnh nhân đái tháo đường týp 2 (hình 1 và bảng 2) [5-12]. Tuy nhiên, nguy cơ tuyệt đối đối với các biến chứng vi mạch và lợi ích gia tăng của việc giảm nồng độ A1C phải được cân bằng với nguy cơ tăng cao của hạ đường huyết ở mức A1C dưới 6,5%.
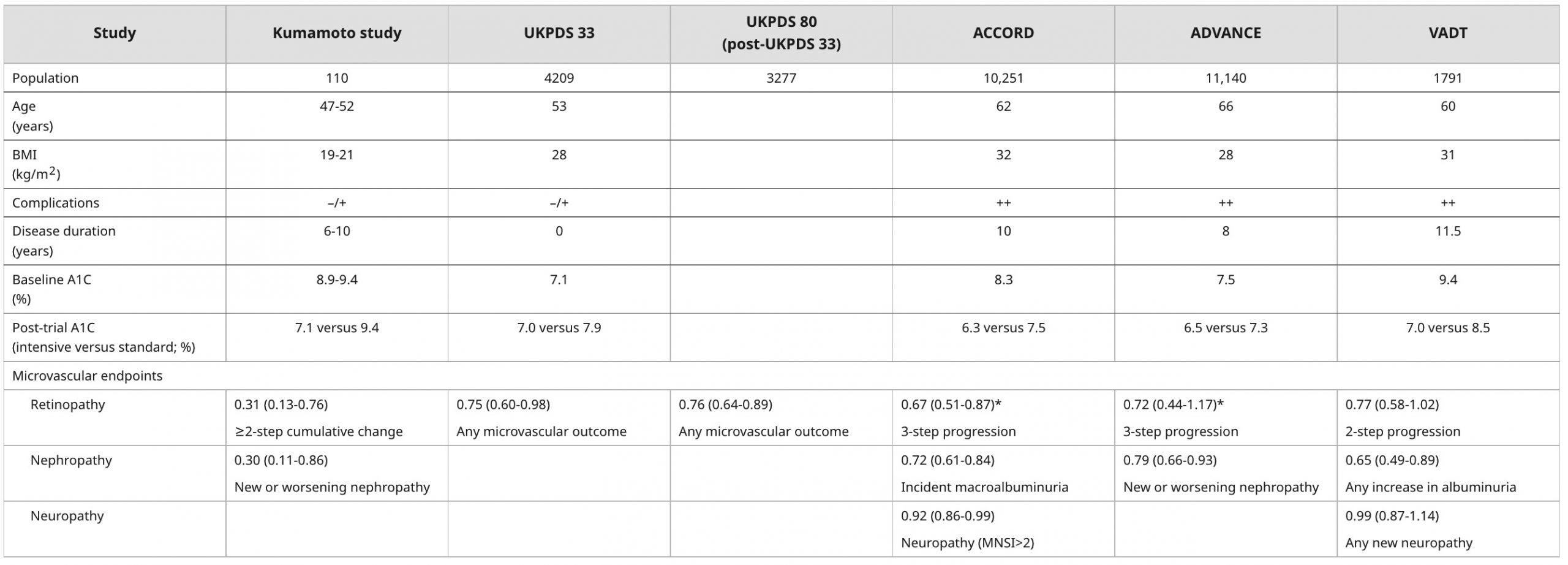
Bảng 2. Tác động của liệu pháp kiểm soát đường huyết tích cực so với quy chuẩn đối với kết cục bệnh lý mạch máu nhỏ ở bệnh nhân tiểu đường típ 2
Chỉ có dữ liệu thử nghiệm lâm sàng hạn chế (theo dõi dài hạn của UKPDS) đã chứng minh được lợi ích về mặt mạch máu lớn khi điều trị tích cực ở bệnh nhân đái tháo đường týp 2 mới được chẩn đoán [6]. Kết quả của thử nghiệm Hành động Kiểm soát Rủi ro Tim mạch ở Bệnh Tiểu đường (ACCORD) cho thấy A1C mục tiêu từ 7,0 đến 7,9% (đạt mức trung bình 7,5%) có thể an toàn hơn cho những bệnh nhân mắc bệnh tiểu đường loại 2 lâu năm và những người có nguy cơ mắc bệnh cao. bệnh tim mạch (CVD) hơn A1C mục tiêu dưới 6,0% (đạt mức trung bình 6,4%) [7].
Mục tiêu từ 7,0 đến 7,9% cũng được hỗ trợ bởi kết quả của một nghiên cứu thuần tập hồi cứu trên khoảng 48.000 bệnh nhân đái tháo đường týp 2, từ 50 tuổi trở lên, những người đã được điều trị tăng cường [13]. Sau thời gian theo dõi trung bình khoảng 4,5 năm, tỷ lệ tử vong do mọi nguyên nhân là cao nhất ở những người có giá trị A1C thấp nhất (dưới 6,7%) và cao nhất (9,9%). Mức A1C 7,5% có liên quan đến tỷ lệ tử vong do mọi nguyên nhân thấp nhất. Các phát hiện tương tự cũng được báo cáo trong một nghiên cứu thuần tập dựa trên dân số về bệnh nhân tiểu đường và bệnh thận mãn tính (mức lọc cầu thận ước tính [eGFR] 15 đến 59,9 mL/phút/1,73 m2) [14]. Có một mối quan hệ hình chữ U giữa A1C và tỷ lệ tử vong, với nguy cơ tử vong tăng lên với giá trị A1C dưới 6,5 hoặc trên 8%.
Tất cả các hướng dẫn đều khuyến nghị điều chỉnh các mục tiêu A1C cho từng bệnh nhân. Thuật toán đồng thuận của Hiệp hội Đái tháo đường Hoa Kỳ (ADA) và Hiệp hội Châu Âu về Nghiên cứu Đái tháo đường (EASD) khuyến nghị A1C dưới 7% đối với hầu hết người lớn không mang thai do lợi ích của việc giảm các biến chứng vi mạch [4,15]. Trường Cao đẳng Bác sĩ Hoa Kỳ khuyến nghị A1C từ 7 đến 8% [16]. Hiệp hội Lão khoa Hoa Kỳ đề xuất mục tiêu A1C là 8% cho người già yếu và những người có triển vọng sống tiếp dưới 5 năm. Những khuyến nghị này được hỗ trợ bởi một phân tích quyết định tích hợp nhiều mô hình dự đoán [17]. Trong phân tích này, các tình trạng bệnh đi kèm và suy giảm chức năng là những yếu tố dự báo tốt hơn về cả tuổi thọ và ít lợi ích hơn từ việc kiểm soát glucose tích cực hơn so với tuổi tác.
KIỂM SOÁT ĐƯỜNG HUYẾT TÍCH CỰC
Lợi ích
Bệnh mạch máu nhỏ – Kiểm soát đường huyết được cải thiện làm giảm nguy cơ biến chứng vi mạch ở bệnh nhân tiểu đường loại 2 (chủ yếu là bệnh võng mạc, bệnh thận) như được minh họa bởi các phát hiện của Nghiên cứu về triển vọng bệnh tiểu đường ở Vương quốc Anh (UKPDS), Kumamoto, Hành động trong bệnh tiểu đường và bệnh mạch máu (ADVANCE ), và Hành động để Kiểm soát Rủi ro Tim mạch trong Thử nghiệm Tiểu đường (ACCORD) (bảng 2) [5-11]. Trong một phân tích tổng hợp của những thử nghiệm này và các thử nghiệm ngẫu nhiên khác (34.912 người tham gia), đã giảm nguy cơ biến chứng vi mạch (một kết quả tổng hợp bao gồm sự tiến triển của bệnh thận, biểu hiện và sự tiến triển của bệnh võng mạc và đông máu võng mạc) ở mức độ tích cực so với nhóm kiểm soát đường huyết tiêu chuẩn (tỷ lệ rủi ro [RR] 0,88, KTC 95% 0,82-0,95) [18]. Đã giảm đáng kể rủi ro cho từng thành phần riêng lẻ.
Trong các phân tích tổng hợp khác của các thử nghiệm (trên 28.000 người lớn) đánh giá lợi ích của việc kiểm soát đường huyết tích cực so với thông thường cụ thể trên kết quả thận, đã có sự giảm có ý nghĩa thống kê về nguy cơ albumin niệu vi lượng và albumin niệu đại thể ở những bệnh nhân được chỉ định ngẫu nhiên để kiểm soát đường huyết tích cực (RR lần lượt là 0,86 và 0,74) [19-21]. Việc giảm nguy cơ mắc bệnh thận giai đoạn cuối không đạt được ý nghĩa thống kê (RR 0,69, KTC 95% 0,46-1,05). Không có giảm nguy cơ tăng gấp đôi nồng độ creatinin huyết thanh hoặc tử vong do bệnh thận (RRs 1,06 và 0,99, tương ứng) [20]. Đáng lưu ý, phần lớn các thử nghiệm trong phân tích tổng hợp không có thời gian đủ dài để cho thấy tác dụng có lợi của việc kiểm soát đường huyết đối với bệnh thận giai đoạn cuối, thường biểu hiện sau 10 đến 20 năm mắc bệnh tiểu đường [22]. Trong các thử nghiệm được đưa vào phân tích tổng hợp, tỷ lệ tuyệt đối của kết quả thận nặng thấp ở cả nhóm điều trị tích cực và nhóm điều trị thông thường, làm giảm khả năng phân tích chứng minh lợi ích, nếu tồn tại. Trong một thử nghiệm với thời gian theo dõi dài hạn hơn (theo dõi thuần tập UKPDS trong 22 năm), có tác dụng có lợi của liệu pháp điều trị tích cực đối với sự phát triển của các kết quả lâm sàng tiên tiến hơn, bao gồm cả bệnh thận [6].
Tầm quan trọng của việc kiểm soát đường huyết trong việc giảm nguy cơ mắc bệnh vi mạch là không có gì phải bàn cãi (mặc dù vẫn còn tranh luận về tầm quan trọng của việc kiểm soát đường huyết tích cực so với kiểm soát đường huyết ở mức độ vừa phải) [23]. Ở UKPDS, cứ giảm 1% A1C có liên quan đến kết quả cải thiện trong thời gian dài mà không có hiệu ứng ngưỡng (hình 1) [5]. Ngoài ra, kết quả của giai đoạn theo dõi sau thử nghiệm của UKPDS (theo dõi trung bình 17 năm) cho thấy rằng thời gian kiểm soát đường huyết bền vững ở những bệnh nhân mới được chẩn đoán mắc bệnh tiểu đường loại 2 có lợi ích lâu dài trong việc giảm bệnh vi mạch [6]. Việc giảm các biến chứng vi mạch ở những bệnh nhân được điều trị tích cực có mức độ nhỏ hơn so với những bệnh nhân mắc bệnh tiểu đường loại 1 trong Thử nghiệm Kiểm soát và Biến chứng Đái tháo đường (DCCT) [1]. Một giải thích có thể cho sự khác biệt này là sự khác biệt về giá trị A1C nhỏ hơn giữa nhóm điều trị tích cực và thông thường trong UKPDS (7,0 so với 7,9%) so với DCCT (7,2 so với 9,1%).

Hình 1.Kiểm soát đường huyết tích cực ngăn ngừa bệnh vi mạch nghiêm trọng ở bệnh nhân tiểu đường loại 2.
Data from: Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). UK Prospective Diabetes Study (UKPDS) Group. Lancet 1998; 352:837.
Nguy cơ
Hạ đường huyết và tăng cân – Điều trị tăng cường đường huyết có liên quan đến tăng nguy cơ hạ đường huyết [18], cũng như gánh nặng kèm theo của việc vận động nhiều lần, các tác dụng phụ bổ sung và chi phí. Tùy thuộc vào các thuốc được chỉ định, tăng cân cũng có thể là một tác dụng phụ của điều trị tích cực (bảng 3). Trong nghiên cứu UKPDS, bệnh nhân trong nhóm điều trị tích cực tăng cân nhiều hơn; Tăng cân nhiều hơn ở những người được điều trị bằng insulin (4,0 kg) so với những người dùng chlorpropamide (2,6 kg) hoặc glibenclamide (1,7 kg) [5].
GIẢM NGUY CƠ ĐA NHÂN TỐ
Cách tiếp cận hiệu quả nhất để phòng ngừa các biến chứng mạch máu vĩ mô dường như là giảm nguy cơ đa yếu tố (kiểm soát đường huyết, ngừng hút thuốc, kiểm soát huyết áp tích cực, điều trị rối loạn lipid máu và dự phòng thứ phát, dùng aspirin hàng ngày). Ngoài ra, đối với bệnh nhân mắc bệnh tim mạch, loại thuốc hạ đường huyết thực sự được sử dụng có ảnh hưởng lớn hơn đến nguy cơ bệnh tim mạch (và, trong một số trường hợp, nguy cơ thận) so với mức độ hạ đường huyết có thể mong đợi. Cụ thể, chất ức chế đồng vận chuyển natri-glucose 2 (SGLT2) và chất chủ vận thụ thể glucagon-like peptide 1 (GLP-1), và, có lẽ ở mức độ thấp hơn, thiazolidinedione pioglitazone, có liên quan đến việc giảm tỷ lệ các biến cố tim mạch, chủ yếu ở những người có bệnh tim mạch (CVD) từ trước. Các chất ức chế SGLT2 cũng dường như làm giảm các kết quả bất lợi của suy tim và sự tiến triển của bệnh thận mãn tính, và lợi ích này áp dụng cho cả những người có và không có CVD. Ngược lại, pioglitazone làm tăng nguy cơ suy tim. Điều quan trọng là, những tác động này dường như độc lập với ảnh hưởng của những tác nhân này lên A1C.
TÓM TẮT VÀ KIẾN NGHỊ
● Mục tiêu đường huyết – Mục tiêu hemoglobin glycated (HbA1C) ở bệnh nhân tiểu đường loại 2 phải được điều chỉnh cho phù hợp với từng cá nhân, cân bằng giữa việc cải thiện các biến chứng vi mạch với nguy cơ hạ đường huyết. Mục tiêu điều trị hợp lý có thể là giá trị HbA1C ≤7% đối với hầu hết bệnh nhân (sử dụng xét nghiệm trong đó giới hạn trên của mức bình thường là 6%). Mục tiêu đường huyết thường được đặt cao hơn một chút (ví dụ: <8% hoặc cao hơn) đối với bệnh nhân có tiền sử hạ đường huyết nặng, bệnh nhân có triển vọng sống hạn chế, trẻ em rất nhỏ hoặc người lớn tuổi, và những người có bệnh kèm theo.
● Bệnh mạch máu nhỏ – Kiểm soát đường huyết được cải thiện giúp cải thiện nguy cơ biến chứng vi mạch ở bệnh nhân tiểu đường loại 2 (bảng 2).
● Bệnh mạch máu lớn – Các thử nghiệm lâm sàng ngẫu nhiên không chứng minh được tác dụng có lợi của liệu pháp điều trị tích cực đối với kết quả bệnh mạch máu lớn ở những bệnh nhân mắc bệnh đái tháo đường týp 2 lâu năm (bảng 3). Ngược lại, kết quả của nghiên cứu theo dõi triển vọng về bệnh tiểu đường ở Vương quốc Anh (UKPDS) cho thấy rằng việc kiểm soát tích cực ban đầu (A1C 7%) ở những người mắc bệnh tiểu đường mới được chẩn đoán có thể có lợi ích lâu dài trong việc giảm nguy cơ nhồi máu cơ tim, tử vong liên quan đến bệnh tiểu đường, và tử vong chung.
● Nguy cơ hạ đường huyết – Điều trị đường huyết tích cực có liên quan đến việc tăng nguy cơ hạ đường huyết, cũng như gánh nặng kèm theo khi dùng nhiều thuốc, tác dụng phụ và chi phí bổ sung. Tùy thuộc vào các tác nhân được chỉ định, tăng cân cũng có thể xảy ra khi điều trị tích cực.
● Giảm yếu tố nguy cơ đa nhân tố – Cách tiếp cận hiệu quả nhất để phòng ngừa các biến chứng mạch máu vĩ mô dường như là giảm yếu tố nguy cơ đa yếu tố (kiểm soát đường huyết, ngừng hút thuốc, kiểm soát huyết áp tích cực, điều trị rối loạn lipid máu, và để phòng ngừa thứ phát, dùng aspirin hàng ngày). Ngoài ra, đối với bệnh nhân mắc bệnh tim mạch (CVD), loại thuốc hạ đường huyết thực sự được sử dụng có ảnh hưởng thực chất hơn đến nguy cơ bệnh tim mạch (và trong một số trường hợp, nguy cơ thận) so với mức độ hạ đường huyết có thể mong đợi.
Bs.Ths. Lê Đình Sáng, Khoa Nội tiết Bệnh viện Hữu nghị Đa khoa Nghệ An
Tài liệu tham khảo
14:20 - 12/04/2020
Niềm vui ngày xuất viện của bệnh nhân ghép tế bào gốc điều trị đa u tủy xươngSáng nay (16/4), bệnh nhân ung thư máu đầu tiên được ghép tế bào gốc thành công tại Khoa Huyết học lâm sàng...
14:20 - 12/04/2020
Niềm vui ngày xuất viện của bệnh nhân ghép tế bào gốc điều trị đa u tủy xươngSáng nay (16/4), bệnh nhân ung thư máu đầu tiên được ghép tế bào gốc thành công tại Khoa Huyết học lâm sàng...
14:20 - 12/04/2020
Niềm vui ngày xuất viện của bệnh nhân ghép tế bào gốc điều trị đa u tủy xươngSáng nay (16/4), bệnh nhân ung thư máu đầu tiên được ghép tế bào gốc thành công tại Khoa Huyết học lâm sàng...
14:20 - 12/04/2020
Niềm vui ngày xuất viện của bệnh nhân ghép tế bào gốc điều trị đa u tủy xươngSáng nay (16/4), bệnh nhân ung thư máu đầu tiên được ghép tế bào gốc thành công tại Khoa Huyết học lâm sàng...
14:20 - 12/04/2020
14:20 - 12/04/2020
14:20 - 12/04/2020
Niềm vui ngày xuất viện của bệnh nhân ghép tế bào gốc điều trị đa u tủy xươngSáng nay (16/4), bệnh nhân ung thư máu đầu tiên được ghép tế bào gốc thành công tại Khoa Huyết học lâm sàng...
14:20 - 12/04/2020
Niềm vui ngày xuất viện của bệnh nhân ghép tế bào gốc điều trị đa u tủy xươngSáng nay (16/4), bệnh nhân ung thư máu đầu tiên được ghép tế bào gốc thành công tại Khoa Huyết học lâm sàng...
Copyright © 2024 BỆNH VIỆN HỮU NGHỊ ĐA KHOA NGHỆ AN