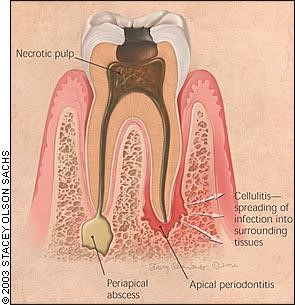
Nguyên nhân thường gặp là do vi khuẩn gây bệnh từ răng hoặc từ mô nha chu bị viêm xâm nhập được vào trong xương hàm (thông qua các khối áp xe chóp răng, túi nha chu sâu, hoặc do điều trị nội nha). Tiếp theo vi khuẩn từ ổ nhiễm trùng khu trú sẽ là phá hủy lớp màng xương ở hàm sau đó lan đến gây nhiễm trùng ở các lớp mô mềm ở vùng mặt.
3. Diễn tiến của bệnh viêm mô tế bào và triệu chứng lâm sàng tương ứng
Giai đoạn 1: Viêm mô tế bào thanh dịch
Đây là giai đoạn khi vi khuẩn vừa xâm nhập đến lớp mô mềm sẽ gây các triệu chứng như:
– Xuất hiện phù nề nhẹ.
– Mảng sưng tấy không rõ ràng.
– Lớp da bên ngoài có thể bình thường hoặc hơi hồng.
– Khi sờ lên vùng nhiễm trùng thấy mềm không nóng và ít đau.
– Thường chưa xuất hiện triệu chứng toàn thân ở giai đoạn này.
Giai đoạn 2: Viêm mô tế bào tấy

Khi vi khuẩn bắt đầu xâm nhập sâu vào lớp mô tế bào và phát triển sẽ tạo thành nhiều ổ nhiễm trùng khu trú trong lớp mô mềm gây ra các triệu chứng như:
– Vùng sưng hiện rõ, sưng đỏ.
– Khối sưng căng cứng có thể sờ được.
– Gây đau nhiều.
– Xuất hiện các triệu chứng toàn thân như: Sốt, mệt mỏi, khít hàm….
Giai đoạn cuối: Viêm mô tế bào lan tỏa
– Là giai đoạn nặng nhất của viêm mô tế bào,
– Xảy ra ở các người bệnh có sức đề kháng kém, người mắc các bệnh mạn tính hay do vi khuẩn có độc tính cao. Khối nhiễm trùng lan rộng đến nhiều phần trên vùng mặt, cổ gây biến dạng khuôn mặt.
– Triệu chứng toàn thân rất nghiêm trọng: Rét run, sốt cao, mất ngủ ,mệt mỏi…
– Khối sưng đỏ, lớn, cứng chắc.
– Người bệnh có thể bị khít hàm gây mất ăn → gây suy kiệt cho người bệnh.
– Nếu khối sưng nằm vùng dưới hàm có thể gây bít đường thở dẫn đến tử vong.
– Người bệnh đau nhiều.
– Tùy theo vùng nhiễm trùng mà tiên lượng của người bệnh sẽ khác nhau. Tiên lượng tử vong rất cao nếu không chữa trị kịp thời gây nhiễm trùng toàn thân, sốc nhiễm khuẩn.
4. Các nhóm người có nguy cơ mắc viêm mô tế bào thể nặng
– Người bị suy giảm miễn dịch do HIV/AIDS, tiểu đường hay sử dụng thuốc chống thải ghép.
– Người mắc nhiều bệnh mạn tính như cao huyết áp, suy tim, xơ vữa động mạch, tiểu đường.
5. Phương hướng xử lý
Tùy theo tình trạng nhiễm trùng (nhẹ-vừa-nặng) mà các bác sĩ có thể thực hiện các biện pháp sau:
– Xử lý răng nguyên nhân:
+ Mở ống tủy để dẫn lưu mủ.
+ Nhổ răng nguyên nhân nên dùng kháng sinh dự phòng trước 1-2 ngày như: Spiramycin kết hợp với metronidazole để ngừa nhiễm trùng huyết.
– Rạch dẫn lưu mủ, rạch rộng nhiều tầng, nhiều lớp để các ổ mủ được thoát ra ngoài và bơm rửa ngày 2 lần.
– Nếu người bệnh bị bít đường thở cần đặt ống thông nội khí quản.
– Tăng cường sức đề kháng cho người bệnh, bù nước, truyền dịch nếu người bệnh không thể ăn do khít hàm…
– Kiểm soát tốt các bệnh lý nền mãn tính như tiểu đường, cao huyết áp…
– Sử dụng kháng sinh toàn thân trong ít nhất một tuần nên dùng kháng sinh có thời gian tác động dài và hiệu ứng hậu kháng sinh tốt như spiramycin và metronidazole kết hợp.
6. Phòng ngừa
– Nên vệ sinh răng miệng tốt.
– Thay đổi lối sống, thói quen ăn uống để phòng ngừa các bệnh răng miệng.
– Xử lý các chấn thương răng sớm.
– Khám răng định kỳ 6 tháng một lần để phát hiện và có biện pháp xử lý sớm các bệnh lý về răng miệng.
👉👉Để đặt lịch khám và tìm hiểu thông tin, xin vui lòng liên hệ
🏥 Bệnh viện Hữu nghị Đa khoa Nghệ An.
🛤Km5, xã Nghi Phú, Vinh, Nghệ An
. ☎️Số điện thoại đặt lịch khám: 19008082
⌚️Thời gian đặt hẹn: 7h – 16h thứ 2 đến thứ 6
🖥Website: https://bvnghean.vn.
Bệnh viện Hữu nghị đa khoa Nghệ An tiếp tục khẳng định vị thế quốc tế trong nghiên cứu khoa học và hội nhập
Công bố quyết định điều động, bổ nhiệm Giám đốc Bệnh viện Hữu nghị đa khoa Nghệ An
Bệnh viện Hữu nghị đa khoa Nghệ An tổ chức Hội nghị khoa học Phẫu thuật Gan, Mật, Tụy Việt Nam lần thứ 1 năm 2026
Bệnh viện Hữu nghị đa khoa Nghệ An thực hiện nghiên cứu đề tài khoa học cấp Quốc gia

Copyright © 2026 BỆNH VIỆN HỮU NGHỊ ĐA KHOA NGHỆ AN